زخم شدن پا و قطع آن در دیابت
زخم شدن پا و قطع آن در دیابت
به دلیل آثار سمی قند بالا بر بافت های مختلف بدن، بیماران مبتلا به دیابت در معرض ابتلا به عوارض حاد و مزمن متعددی هستند. زخم پا از عوارض جدی بیماری دیابت است.
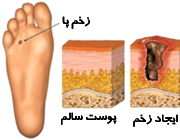
بیماریهای مربوط به پا مانند زخمها، عفونتها و گانگرن علل اصلی بستریشدن بیماران دیابتی را تشکیل میدهند. زخمهای اندام تحتانی زندگی اجتماعی و اقتصادی بیماران را تحت تاثیر منفی خود قرار میدهند که این اثر ناشی از کاهش توانایی و عملکرد بیمار، کاهش درآمد و افت کلی کیفیت زندگی بیمار است.
زخمهای اندام تحتانی در بیماران دیابتی به چند دسته طبقهبندی میشوند، از جمله زخمهای نوروپاتیک که به دلیل اختلال اعصاب حسی و حرکتی پاها به وجود میآیند، یا زخمهای ایسکمیک که به دلیل تنگ شدن و نارسایی شریانهای محیطی پا به وجود میآیند. زخمهای عفونی نیز معمولا به دلیل آسیب اولیه پوست یا ناخن، ورود میکروبها و ایجاد کانون عفونت در پاها به وجود میآیند.
هر کدام از زخمهای فوق، ویژگیهای خاص خود را دارند، مثلا زخمهای نوروپاتیک به طور مزمن روی پینهای که در اثر فشار طولانیمدت بر قسمتی از پا به وجود آمده است ایجاد میشوند و معمولا فاقد درد هستند، در صورت عدم درمان ممکن است دچار عوارضی چون عفونت، عفونت استخوانی و در برخی موارد، قطع عضو درگیر شوند. زخمهای ایسکمیک ابتدا به صورت تاول ایجاد میشوند و به تدریج بافتی که مرده است (ناحیه نکروتیک) در زیر آن آشکار میشود. زخمهای عفونی ممکن است به دلیل ورود میکروبها از هر گونه سوراخ یا فرورفتگی در پوست و حتی گوشه ناخن ایجاد شوند.
اگر بیمار مبتلا به دیابت در معاینه پاهایش دچار کاهش حس، کاهش تعریق، تحلیل عضلانی، تغییر شکل پا و انگشتان، پینه و فقدان یا ضعف نبض باشد، در معرض خطر زخم پاها است.
اصول اساسی برای درمان زخم پای دیابتی
1) پرهیز از فشار آوردن به زخم: هنگام فعالیتهای روزانه مثل راه رفتن، نباید به محل زخم فشاری وارد شود تا امکان بهبود زخم فراهم شود. گچ گرفتن، آتلبندی و استفاده از کفشهای مخصوص از راههای حذف فشار هستند.
2) کنترل عفونت: از آنجا که سیستم دفاعی بدن بیمار دیابتی ضعیف شده و نمیتواند به طور طبیعی عفونتها را از بین ببرد، در بسیاری از موارد (هنگامی که عمق زخم بیش از لایه سطحی پوست باشد) نیاز به تجویز آنتیبیوتیکهایی مثل کلیندامایسین، سیپروفلوکساسین و سفالکسین برای پیشگیری از عود زخم وجود دارد.
3) خونرسانی کافی: تا زمانی که خونرسانی مناسب به محل زخم وجود نداشته باشد، زخم ترمیم نخواهد شد. گاهی برای تامین خونرسانی کافی، به پیوند عروق نیاز است.
4) دبریدمان: حتما باید تمام نسوج مرده و لهشده یا عفونی تا حد امکان از محل لبههای زخم و کف زخم برداشته شوند. باید نحوه مراقبت از پاها به بیمار دیابتی دقیقا آموزش داده شود.
بیماران دیابتی باید روزانه پاها را از نظر قرمزی، تاول، بریدگی، تغییر حرارت (گرمی یا سردی)، تورم و از دست رفتن حس بررسی نمایند
از دست دادن پاها
از شایع ترین عوارض دیابت از دست دادن پا میباشد. علل ایجاد پای دیابتی متعدد است که شامل درگیری اعصاب محیطی توسط دیابت، ضربههای خفیف و تکراری، زخمهای پوستی، عفونت، کاهش خونرسانی به پا در اثر درگیری عروق و مراقبت از زخم میباشد.
جالب است بدانیم که شایع ترین نوع استرس مکانیکی در نتیجه راه رفتن اتفاق میافتد. بیمارانی که به علت درگیری اعصاب محیطی پای بیحسی دارند و درد را درک نمیکنند، با هر قدم راه رفتن منجر به تخریب و التهاب بافتی میشوند. نواحی حساس به فشار مداوم راه رفتن عبارتند از انگشت بزرگ و سر استخوان های کف پا.
اساس پیشگیری از مشکلات پای دیابتی، آموزش بیمار است. در هر جلسه ویزیت، باید به بیمار آموزش بدهیم و راجع به اهمیت کنترل دقیق و مناسب قند خون و مراقبت منظم پا و اثرات مضر سیگار کشیدن روی سیستم عروقی و اهمیت استفاده از پوشش مناسب برای پای بیحس تاکید کنیم. باید به بیمار لیستی از بایدها و نبایدها بدهیم و نحوه مراقبت صحیح از پا را به وی بیاموزیم؛ مثلا اگر حس پا کاهش یافته بود، برداشتن میخچهها و پینهها و ناخنهایی که در پوست فرو رفتهاند فقط باید توسط کارشناسان بهداشتی صورت گیرد. پینهها باید پس از تمیز کردن پوست برداشته شود (به ویژه پینههای روی برجستگی های استخوانی).
توصیه هایی برای مراقبت از پاها
توصیههایی که بیماران دیابتی در مورد پاهایشان باید به خاطر داشته باشند:
- بیماران باید در هنگام استحمام، دمای آب را با آرنج خود تست کنند. پس از شستن پاها با یک حوله نرم پاها، به ویژه بین انگشتان آن ها را خوب خشک کنند.
- نواحی خشک و ترکخورده پوست را باید به آرامی سمباده کشید.
- ناخنها را باید به صورت منظم گرفت و ناخنهای ضخیم را باید سوهان کشید.
- از پدهای سیلیکونی روی انگشتان، جهت ممانعت از فشار روی سطح پشتی انگشتان در کفش باید استفاده کرد. استفاده از کفیهای مناسب نیز توصیه میشود.
- جوراب های فشاری(جوراب واریس) که جای انگشتان در آنها بریده است توصیه نمیگردد، چون خطر کاهش خون رسانی به انگشتان پا را در بردارند.
- روزانه پاها را از نظر قرمزی، تاول، بریدگی، تغییر حرارت (گرمی یا سردی)، تورم و از دست رفتن حس بررسی نمایند (خود بیمار یا یکی از اعضای خانواده، با مشاهده مستقیم پاها و یا مشاهده پاها در آینه) .
- چرک را از زیر ناخن ها پاک کنند، ولی نه با چاقو یا سایر وسایل تیز. ناخن ها را صاف کوتاه کنند و از سمباده جهت از بین بردن میخچهها و پینهها پس از شستن استفاده نمایند.
- هیچ گاه از داروهای میخچه بدون مشورت پزشک استفاده نکنند.
- کفی طبی را بدون تجویز پزشک استفاده نکنند و هیچگاه بدون جوراب کفش نپوشند.
- پاهای خود را در هوای سرد با جورابهای نخی یا پشمی گرم بپوشانند.
- هیچ وقت پابرهنه راه نروند، به ویژه روی سطوح داغ.
- کفشهایی بپوشند که کاملا اندازه و مناسب پا باشند. ترجیحا از کفشهای چرمی که امکان تبادل هوا دارند، استفاده کنند و اجازه دهند تا بین پوشیدنها، کفش خشک شود.
- کفشهای نوک باریک یا نوک باز یا دمپایی نپوشند.
- کفشهای نو باید به تدریج پوشیده شوند. روز اول، یک ساعت پوشیده شوند، سپس روزی یک ساعت به پوشیدن کفشها اضافه کنند تا به تدریج یک روز کامل کفش پوشیده شود.
- هرگاه امکان داشت کفشها را درآورند و در بین روز دورههای مکرر استراحت برای پاها در نظر بگیرند. هر 5 ساعت کفشها را درآورند.
- برای خرید کفش عصرها اقدام کنند.
- هیچ گاه بطری داغ، کمپرس گرم و لامپ گرمازا را نزدیک پاها قرار ندهند.
- از پوشیدن جورابهای لاستیکی و فشاری، به ویژه سوراخ دار که لبهها و درزهای سفت دارند، یا پوشیدن جورابهای معمولی ولی تنگ، خودداری کنند.
- سیگار نکشند.
- در هر ویزیت، پزشک پای آن ها را معاینه کند.
فرآوریمطالب مشابه :
علل گزگز و خواب رفتگي انگشتان دست
گزگز،کرختی،بی حس شدن و خواب تر شدن بيماري قدرت انگشتان كمتر شده و گزگز دست و پا;
علت سوزن سوزن شدن دست و پا و راه درمان
جورابي که باعث خشک شدن عرق پا شود، از سوزن سوزن شدن پا بی حس شدن و انگشتان پا.
علل گزگز و یامورمور ویا سوزنسوزن شدن دست و پاها چیست ؟
علل گزگز و یامورمور ویا سوزنسوزن شدن بیحسی در انگشتان حس و تحریکات حسی دست و پا
بی حس شدن دست
بی حس شدن شدن معمولا در انگشتان پا یا نرمه پاها هم باعث بیحسی و مورمور شدن
زخم شدن پا و قطع آن در دیابت
زخم شدن پا و عضلانی، تغییر شکل پا و انگشتان، پینه و فقدان مناسب برای پای بیحس
علل بي حسي دست و پا چيست و راه چاره چيست؟
وقتی که دست و پا بی حس می درمان گزگز،کرختی،بی حس شدن و خواب رفتگي انگشتان.
علل گزگز و خواب رفتگی انگشتان دست
درمان گزگز،کرختی،بی حس شدن و خواب رفتگي شکستگی انگشتان پا. جراحی زانوی
برچسب :
بی حس شدن انگشتان پا
