بيماري هاي شايع در اردوگاه ها
دوره كشوري اسكان اضطراري جمعيت هلال احمر در ساوه آغاز شد
دوره كشوري اسكان اضطراري جمعيت هلال احمر در ساوه آغاز شد ساوه- دوره كشوري طراحي اردوگاه و اسكان اضطراري جمعيت هلال احمر روز سه شنبه در ساوه آغاز شد. رييس جمعيت هلال احمر ساوه، در گفت و گو با خبرنگار ايرنا اظهار كرد: امدادگران ۳۱ استان كشور در اين دوره پنج روزه حضور دارند. علي رجبي افزود: اسكان اضطراري يكي از مسائلي است كه آسيب ديدگان در حوادث غيرمترقبه با آن مواجه مي شوند و در اين دوره اين مهم با روشي صحيح و منطبق بر استانداردهاي بين المللي آموزش داده مي شود. وي، با يادآوري مشكلات بازماندگان در تامين سر پناه و مسكن، گفت: اين دوره بر اساس نياز سنجي انجام شده از سوي معاونت برنامه ريزي و آمادگي سازمان امداد و نجات و با هماهنگي جمعيت هلال احمر استان مركزي بر گزار مي شود. وي اظهار كرد: شرح وظايف امدادگران در ايجاد سرپناه اضطراري، اسكان موقت و اردوگاه، روش ها و استاندارهاي اسكان اضطراري، طراحي و اجراي اردوگاه، شناخت بيماري هاي شايع در اردوگاه، مديريت اردوگاه و همچنين آشنايي با دفترچه هاي خانوار و توزيع اقلام در اردوگاه سرفصلهاي اين دوره آموزشي هستند.ك/۳ ۷۳۳۸/۵۵۹
خطر بالقوه بيماريهاي عفوني براي مسافران
تماس اتفاقي با خون يا ساير مايعات بدن آنفلوانزا آنسفاليت ژاپني لژيونلوزيس ليشمانيازيس لپتوسپيروزيس ليستريوزيس بورليوزيس لايم (بيماري لايم) مالاريا بيماري مننگوكوكال پلاك هاري سارس (سندرم تنفسي شديد حاد) شيستوزوميازيس (بيلاريازيس) آنسفاليت ناشي از كنه (آنسفاليت بهار ـ تابستان) تربپاتوزوميازيس (بيماري خواب و بيماري شاگاس) سل تب تيفوئيد تب تيفوس (تيفوس شپشي اپيدميك) تب زرد ------------------------------------------------------------- تماس اتفاقي با خون يا ساير مايعات بدن: تماس اتفاقي با خون يا ساير مايعات بدن ممكن است در مراكز بهداشتي به طور طبيعي يا به علت مخاطرات حاصل شده و يا به عنوان نتيجة حوادث يا فعاليتهاي مخاطرهآميز روي دهد. اين عمل ممكن است منجر به آلودگي به وسيلة عوامل خوني بالاخص ويروسهاي هپاتيت B،C و HIV شود. خطر متوسط تغيير سرمي حاصل از HIV از يك تماس پوستي به آلودگي خوني HIV در حدود 3/0% ميباشد و خطر جهت هپاتيت در حدود C 3 درصد و براي هپاتيت B در حدود 30ـ10 درصد ميباشد. تماس اتفاقي با خون يا ساير مايعات بدن كه بالقوه آلوده شده باشند يك فوريت پزشكي ميباشد. اقدامات زير بايستي بدون تأخير انجام گيرد: تماس جلدي: در مواردي كه صدمه با وسايل آلوده به خون يا تماس پوست صدمه ديده با خون و يا ساير مايعات بدن وجود دارد اجازه دهيد كه زخم به طور آزادانه خونريزي داشته باشد و زخم را بشوييد و به فوريت پوست اطراف محل را با آب و صابون شسته و آب كشي كنيد. زخم و اطراف آن را با موارد ضد عفوني مناسب از قبيل محلول بتادين 5/2% به مدت 5 دقيقه يا الكل 70% به مدت 3 دقيقه ضدعفوني كنيد. تماس چشم و غشاهاي مخاطي: به سرعت منطقة در تماس قرار گرفته را با محلول سالين ايزوتونيك به مدت 10 دقيقه بشوييد. در مواردي كه آلودگي غشاهاي مخاطي و چشم وجود دارد ضدعفوني با ستريميدكلرهگزيدين 05/0 درصد، 3 قطره 2 بار به فاصلة 10 دقيقه انجام پذيرد. اگر سالين يا ساير مواد ضدعفوني كننده در دسترس نميباشد از آب تميز استفاده كنيد. در تمامي موارد بايستي با سرعت با پزشك تماس بگيريد. در شرايط خاص: استفاده تركيبي از داروهاي ضدرتروويروسي به عنوان مداخله پيشگيرانه به منظور پيشگيري از انتقال HIV بعد از تماس اتفاقي با خون يا ساير مايعات آلوده بدن پيشنهاد شده است. تصميم به فراهم نمودن اين درمان بستگي به تعدادي از عوامل دارد از جمله وضعيت HIV منبع آلودگي، ماهيت مايعات بدن درگير شده، شدت در تماس بودن و دورة زماني مابين تماس تا ...
بيماري ارتفاع
PDF متن کامل مقاله بيماري ارتفاع 85 -25 از مسافران به ارتفاعات بالا را بسته به ميزان صعود، ارتفاع محل سکونت، آسيبپذيري فردي و ساير عوامل خطرساز گرفتار ميسازد. کوهگرفتگي حاد(1)، شايعترين تظاهر بيماري ارتفاع است و به صورت تيپيک در عرض 12-6 ساعت پس از ارتفاع گرفتن، منجر به سردرد و بيحالي ميشود.... اين وضعيت ممکن است دربرخي از افراد به سمت ادم مغزي ناشي از ارتفاع بالا(2)پيشرفت کند. علامت آغاز اين وضعيت، تشديد علايم کوهگرفتگي حاد، پيشرفت به آتاکسي و درنهايت، کما و مرگ در صورت عدم درمان است. ادم ريوي ناشي از ارتفاع بالا شايع نيست ولي شايعترين علت مرگ ناشي از بيماري ارتفاع محسوب ميشود. اين بيماري ممکن است در افرادي که از ساير جهات سالم هستند، رخ دهد و به سرعت به سمت سرفه، تنگي نفس و خلط کفآلود پيشرفت کند. صعود آهسته، مهمترين اقدام براي پيشگيري از شروع بيماري ارتفاع است. در صورتي که انجام اين کار ممکن نباشد يا علايم عليرغم صعود آهسته رخ دهند، ميتوان از استازولاميد يا دگزامتازون براي پيشگيري يا درمان کوهگرفتگي حاد استفاده کرد. پايين آمدن از کوه براي تمام افراد دچار ادم مغزي يا ريوي ناشي از ارتفاع بالا، الزامي است. مبتلايان به بيماري ريوي يا کرونري پايدار ممکن است بتوانند به ارتفاعات بالا سفر کنند ولي در معرض خطر تشديد اين بيماريها هستند. استفاده از درمان دارويي براي اين بيماران، منطقي به نظر ميرسد. مقدمه بيماري ارتفاع در افرادي که به نواحي مرتفع (2500 متر يا بالاتر) مسافرت ميکنند، بسيار شايع است. تقريبا 25 از مسافران به مناطق مناسب اسکي در کلرادو، 50 از مسافران هيماليا و نزديک به 85 از کساني که مستقيما بر فراز منطقه قله اورست پرواز ميکنند، علايم کوهگرفتگي حاد را گزارش ميدهند. شيوع ادم مغزي و ريوي ناشي از ارتفاع بالا که انواع شديدتر بيماري ارتفاع هستند، کمتراز کوهگرفتگي حاد است و حدودا 4-1/0 برآورد ميشود. عوامل خطرساز بيماري ارتفاع شامل صعود سريع، فعاليت فيزيکي شديد، سن کم، زندگي در مناطق کمارتفاع و سابقه بيماري ارتفاع است. صعود سريع، مهمترين- و قابل تعديلترين- عامل خطرساز است. توصيههاي مربوط به کاهش خطر بيماري ارتفاع در جدول 1 فهرست شدهاند. تعاريف مورد توافق براي کوهگرفتگي حاد و ادم مغزي و ريوي ناشي از ارتفاع بالا در سمپوزيوم بينالمللي هيپوکسي(3) معروف به کنفرانس درياچه لوئيز(4) انجام شد (جدول 2). ابزارهاي نمرهدهي بر مبناي اين معيارها ميتواند براي راهنماهاي سفر و پزشکان مفيد باشد. کوهگرفتگي حاد و ادم مغزي ناشي از ارتفاع بالا با وجود اين که پاتوفيزيولوژي کوهگرفتگي ...
بهار با پوست چه ميکند؟

دكتر ناصر عمادي/متخصص پوست و عضو هيات علمي دانشگاه علومپزشكي تهران/رايجترين بيماريهاي پوستي فصل فصل بهار با وجود تمام زيبايي ها و طراوتهايي که همراه دارد، به دليل شروع کار و فعاليت انسانها و حضور بيشترشان در طبيعت، مشکلاتي را براي آنها به ارمغان خواهد آورد. از جمله اين بيماريها ميتوان به بيماريهاي پوستي اشاره کرد... بيماريهاي پوستي فصل بهار به 2 گروه كلي تقسيمبندي ميشوند. بخشي از اين بيماريها به دليل تغييرهاي طبيعت رخ ميدهند. اين تغييرها شامل تابش نور خورشيد، حيات مجدد درختان، گلها، گياهان و گردهافشاني آنها و تكثير و زادوولد حشرات و مايتهاست. گروه دوم بيماريهاي پوستي به فعاليت انسانها و تغييرهاي رفتاري آنها در فصل بهار وابسته است و براساس شغل و كاري كه انجام ميدهند متفاوت خواهد بود كه در «کلينيک پوست» اين هفته با آنها آشنا خواهيد شد. نمایش جزئیات مطلب / زمان مخابره مطلب :18/1/1393 9:46:0 تعداد بازديد كنندگان مطلب:2857 دكتر ناصر عمادي/متخصص پوست و عضو هيات علمي دانشگاه علومپزشكي تهران/رايجترين بيماريهاي پوستي فصلبهار با پوست چه ميکند؟ فصل بهار با وجود تمام زيباييها و طراوتهايي که همراه دارد، به دليل شروع کار و فعاليت انسانها و حضور بيشترشان در طبيعت، مشکلاتي را براي آنها به ارمغان خواهد آورد. از جمله اين بيماريها ميتوان به بيماريهاي پوستي اشاره کرد... بيماريهاي پوستي فصل بهار به 2 گروه كلي تقسيمبندي ميشوند. بخشي از اين بيماريها به دليل تغييرهاي طبيعت رخ ميدهند. اين تغييرها شامل تابش نور خورشيد، حيات مجدد درختان، گلها، گياهان و گردهافشاني آنها و تكثير و زادوولد حشرات و مايتهاست. گروه دوم بيماريهاي پوستي به فعاليت انسانها و تغييرهاي رفتاري آنها در فصل بهار وابسته است و براساس شغل و كاري كه انجام ميدهند متفاوت خواهد بود كه در «کلينيک پوست» اين هفته با آنها آشنا خواهيد شد. مشکلات پوستي ناشي از فعاليتهاي شغلي در فصل بهار • بيماريهاي كارگران ساختماني: فصل بهار شروع ساختوساز مجدد ساختمانها و كار و فعاليت كارگران ساختماني است. يك بيماري پوستي بسيار مهم بين كارگران ساختماني درماتيت يا اگزماي سيماني است. كارگراني كه دچار اين مشكل پوستي ميشوند بايد شغلشان را تغيير دهند زيرا اگر كارگري به سيمان حساس باشد و بار اول در تماس با سيمان دچار عارضه شود و رعايت نكند دفعههاي بعد حتي وقتي از كنار ساختمان در حال ساخت عبور و گردوخاك حاصل از آن را در محيط استنشاق ميكند، دچار عارضه اگزماي سيماني خواهد ...
آنفلوآنزا
اپيدميولوژى اپيدميولوژى اپيدمىهاى آنفلوآنزا تقريباً هر ساله ديده مىشوند اما وسعت و شدت آنها کاملاً متنوع است. اپيدمىهاى منطقهاى در فواصل زمانى مختلف، معمولاً هر ۳-۱ سال اتفاق مىافتد. از پاندمى ۱۹۱۹-۱۹۱۸ به بعد تقريباً هر ۱۵-۱۰ سال (به غير از دو دههٔ اخير) پاندمى يا اپيدمىهاى جهانى بهوقوع پيوسته است. شديدترين و گستردهترين اپيدمىها را ويروس آنفلوانزاى A ايجاد مىکند، زيرا آنتىژنهاى آن تمايل به تغيير دارند. تغييرات آنتىژن زياد (Antigenic shift) احتمالاً در اثر مرتب شدن مجدد قطعات ژنوم بين سوشهاى ويروس اتفاق مىافتند و باعث بيان شدن نوع متفاوتى از آنتىژن N و / يا H مىشوند. تغييرات آنتىژنى کم احتمالاً در اثر موتاسيونهاى نقطهاى شکل مىگيرند. در عفونتهاى انسانى دو آنتىژن N1,N2) N) و سه آنتىژن H1,H2,H3) H) اصلى شناسائى شدهاند. اپيدمىهاى آنفلوآنزاى A ناگهان شروع مىشوند، طى ۳-۲ هفته به اوج مىرسند، عموماً ۳-۲ ماه طول مىکشند، و اغلب بهسرعت ناپديد مىشوند. اين اپيدمىها تقريباً فقط در ماههاى زمستان و در مناطق معتدل نيمکرههاى شمالى و جنوبى بهقوع مىپيوندند. البته در مناطق استوائى آنفلوآنزا در سرتاسر سال ديده مىشود. اپيدمىهاى آنفلوآنزاى B عموماً وسعت و شدت کمترى دارند. تغييرات آنتىژنهاى N و H ويروس آنفلوآنزاى B کمتر و خفيفتر است. اپيدمىهاى آنفلوآنزاى B در مدارس و اردوگاههاى نظامى شايعتر هستند. ويروس آنفلوآنزا C بهنظر باعث عفونتهاى تحت بالينى مىشود؛ شيوع آنتىبادى در جمعيت عمومى بالا است ولى ارتباط ويروس، با بيمارى در انسان پائين است. تظاهرات بالينى آنفلوآنزا نوعى بيمارى تنفسى حاد است که با شروع ناگهانى سردرد، تب، لرز، ميالژي، بىحالي، سرفه، و گلودرد خود را نشان مىدهد. در آنفلوآنزاى بدون عارضه، بيمارى حاد عموماً پس از ۵-۲ روز از بين مىرود و اکثر بيماران طى يک هفته واضحاً بهبود مىيابند. مهمترين مسأله در ارتباط با آنفلوآنزا عوارض آن هستند و شايعترين آن پنومونى (پنومونى اوليه ويروسى آنفلوآنزا، پنومونى باکتريائى ثانويه، يا پنومونى ويروسى و باکتريائى توأم) است. پنومونى اوليه آنفلوآنزا از بقيه کمتر ولى شديدتر است. تب از بين نمىشود و تنگىنفس پيشرونده، سرفه با خلط کم، و در نهايت سيانوز ايجاد مىشود. CXR ارتشاح منتشر بينابينى و / يا سندرم ديسترسى تنفسى حاد را نشان مىدهد. بهنظر مىِسد افراد مبتلا به بيمارىهاى قلبى بهويژه تنگى ميترال براى ابتلاء به پنومونى آنفلوآنزاى مستعدتر هستند. شاهعلامت پنومونى باکتريائى ثانويه ظهور ...
نوپديدي هپاتيت هاي ويروسي 1
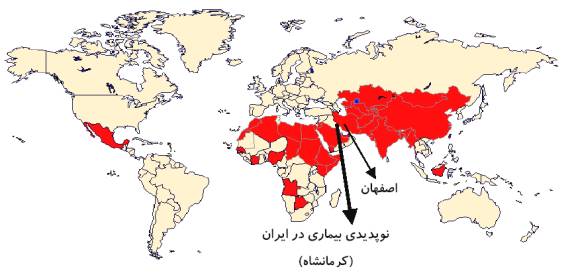
شيوع هپاتيت E با بررسي سرواپيدميولوژي در كشورهاي درحال توسعه (نقشه 1) بين 10 تا 35 درصد گزارش گرديده است ولي در برخي از گزارش ها بعنوان شايع ترين نوع هپاتيت حاد Sporadic در بالغين كشورهاي جهان سوّم مورد توجه قرار گرفته است. ويروس E بعنوان عامل اپيدمي ناشي از آلودگي آب آشاميدني با فاضلاب در كشورهاي جهان سوّم، شناخته شده است. در كشور ايران نيز تا كنون اپيدمي بيماري از غرب كشور و اصفهان گزارش گرديده است كه مهمترين آن اپيدمي كرمانشاه، درسال 1370-1369 به عنوان اوّلين همه گيري و نوپديدي بيماري در ايران مي باشد (نمودار 1 و 2). ميزان ابتلاء در كشورهاي غربي بسيار پائين است مثلا حدود 2 درصد از خون دهندگان داوطلب آمريكائي، آنتي بادي ضد اين ويروس را در سرم خود دارا بوده اند. نقشه 1 ـ همه گيري ها و موارد انفرادي هپاتيت E در سطح جهان از سال 1955 كه همه گيري وسيعي در هندوستان رخ داده است تا كنون نظم خاصي كه حاكي از دوره اي بودن روند بيماري طي همه گيري هاي بعدي باشد به اثبات نرسيده است ولي همه گيري هاي ثبت شده، معمولا در فصل بارندگي، يا بعد از به راه افتادن سيل، به وقوع پيوسته و همه گيري بيماري در ايران (كرمانشاه و فريدون شهر اصفهان) نيز در اواخر زمستان 1369 حادث گرديده است. اين بيماري اساسا در سنين بعد از ده سالگي، رخ مي دهد، مثلا در يكي از نقاط هندوستان (pune) شيوع آنتي بادي مثبت در دهه اوّل زندگي، كمتر از 5 درصد و در دهه هاي سوّم تا چهارم، بالغ بر 40ـ30 درصد بوده است. ضمنا طي مطالعه اي در سومالي، ميزان بروز عفونت در كودكان 4ـ1 ساله 5 درصد، 15ـ5 ساله، 13 درصد و درسنين بالاتر، بالغ بر 20 درصد بوده و نسبت مذكّر به مونث، 5/1 گزارش گرديده است و طي اوّلين همه گيري بيماري در ايران (كرمانشاه) حدود 95% بيماران در سنين 39ـ15 سالگي بوده و نسبت مذكّر به مونث، 6/0 (به ترتيب 38% و 62%) ذكر شده است. ميزان حساسيت نسبت به هپاتيت E مشخص نمي باشد ولي تخمين زده مي شود قابليت انتقال آن به ساير اعضاء خانواده، در حد پائيني قرار داشته باشد. البته طبق مطالعه اي كه در كشمير، صورت گرفته است ميزان موارد ثانويه هپاتيت E در تماس يافتگان خانوادگي براساس تغييرات تست هاي فعاليت كبدي، در حدود 20% بوده و حال آنكه موارد ثانويه همراه با علائم باليني، خيلي كمتر از اين رقم مي باشد. ايمني ناشي از اين بيماري به نظر ميرسد طويل المدت و شايد مادام العمر باشد و حملات مجدّد آن تاكنون گزارش نشده و بيشترين موارد آن طي همه گيري هاي مختلف و ازجمله در ايران در گروه سني 39ـ15 ساله، عارض گرديده است كه خود مي تواند حاكي از بروز موارد بدون علامت دركودكان و مصونيت مادام العمر ناشي از ابتلاء قبلي در سالمندان باشد ...
جنبههاي باليني آنفلوانزاي A
PDF متن کامل مقاله در بهار سال 2009، يک ويروس جديد آنفلوانزاي H1N1) A) با منشا خوکي باعث عفونت در انسان و بيماري تنفسي حاد در مکزيک شد. اين ويروس بعد از انتشار اوليه در ميان انسانها در ايالات متحده و کانادا، انتشاري جهاني يافت و باعث اولين پاندمي (جهانگيري) آنفلوانزا از سال 1968 تاکنون همراه با چرخش بيماري خارج از فصل معمول آنفلوانزا در نيمکره شمالي شد. تا ماه مارس سال 2010 تقريبا همه کشورها مواردي از بيماري را گزارش کرده بودند و بيش از 17700 مورد مرگ در موارد تاييدشده توسط آزمايشگاه به سازمان بهداشت جهاني (WHO) گزارش شده بود.... تعداد موارد تاييدشده توسط آزمايشگاه، تاثير اين پاندمي را به شکل قابل توجهي کمتر از حد واقعي تخمين ميزند. در ايالات متحده تا اواسط فوريه 2010، ويروس H1N1 به طور تخميني 59 ميليون مورد بيماري، 265000 مورد بستري و 12000 مورد مرگ را سبب شده بود. اين مقاله دادههاي باليني، همهگيرشناختي و ويروسشناختي مربوط به عفونتهاي ناشي از ويروس H1N1 را بازنگري ميکند و خلاصهاي از موضوعات کليدي مرتبط را (باتوجه به شروع فصل سرما و احتمال مجدد اين بيماري) براي پزشکان سرتاسر دنيا ارايه ميکند. مشخصات ويروس ويروس H1N1 مسبب پاندمي سال 2009، شش ژن خود را از رده ويروس خوکي آمريکاي شمالي داراي بازآرايي سهگانه و دو ژن خود را (رمزگذاريکننده پروتئينهاي ماتريکس و نورآمينيداز) از رده ويروس خوکي اوراسيايي گرفته است. اگرچه ويروس H1N1 سال 2009 از نظر آنتيژني متمايز از ديگر ويروسهاي آنفلوانزاي H1N1) A) خوکي و انساني است، سوشهاي اين ويروس از نظر آنتيژني همگون هستند و سوش 2009/7/کاليفرنيا/A که در سرتاسر دنيا به عنوان واکسني جهت پاندمي آنفلوانزا انتخاب شده است از نظر آنتيژني تقريبا با همه موارد جداسازيشده ويروس که تا به امروز تحت بررسي قرارگرفتهاند، شباهت دارد. چندين گروه ژنتيکي، از جمله يک رده غالب جديد، شناسايي شده است. ولي هرگونه اهميت باليني احتمالي اين ردههاي مختلف در هالهاي از ابهام قرار دارد. تا به امروز بازآرايي در ويروس آنفلوانزاي انساني رخ نداده است. سطح همانندسازي ويروس H1N1 سال 2009 در ريه در حيوانات آلودهشده به شيوه تجربي، بالاتر از ويروسهاي آنفلوانزاي A فصلي (H1N1) بوده است، ولي سوش مسوول پاندمي سال 2009 ، عموما فاقد جهشهايي است که با افزايش بيماريزايي در ديگر ويروسهاي آنفلوانزا همراه هستند (جدول 1 در ضميمه تکميلي). همهگيرشناسي عفونت، ناخوشي و بار بيماري اغلب موارد بيماريهاي ايجادشده توسط ويروس H1N1 سال 2009 حاد و خودمحدود بودهاند و بيشترين ميزان حمله در ميان کودکان و جوانان گزارش ...
اصطلاحات آزادگان در اسارت
قرص بگير و بنشان گاهي در وسط برگزاري مراسم گوناگون سرباز عراقي سر ميرسيد و مجلس به هم ميخورد و براي اينكه او متوجه اصل جريان نشود، يكي از اسرا خودش را به بيماري ميزد و از او خواهش ميشد كه برود از بهداري «قرص بگير و بنشان» و به اصطلاح نخود سياه بگيرد. وقتي سرباز عراقي به بهداري مراجعه ميكرد و بهيار ايراني اسم دارو را ميشنيد، او را مقداري معطل ميكرد تا برنامه تمام شود و بعد قرص سردرد به او ميداد كه براي بيمار ببرد. قرارهاي مقدّس بين اسرا قرار گذاشته شده بود كه وقتي در آسايشگاهي نماز جماعت برگزار ميشد آسايشگاه كناري مأموران را آنقدر سرگرم كنند تا نماز به پايان برسد. به اين گونه قرارها «قرارهاي مقدّس» گفته ميشد.عنوان اصطلاح : قرارگاهبه مجموعه اتاق نگهباني، زندان انفرادي و اتاق فرماندهي اردوگاه «قرارگاه» گفته ميشد.عنوان اصطلاح : قرار مقدّستلويحاً به وعدههايي گفته ميشود كه اسرا براي آموزش قرآن و درس و بحث اخلاق در اردوگاه با يكديگر ميگذاشتند تا جاسوسان متوجه نشوند.عنوان اصطلاح : قدم بزناين كلمات را مسئول اردوگاه و ديگر سربازان عراقي تكرار ميكردند تا جايي كه وقتي سر و كلّه مسئول ادروگاه كه يك گروهبان دوم بود پيدا ميشد، بچّهها ميگفتند «قدم بزن» آمد.عنوان اصطلاح : قتلگاهلقبي بود كه به اردوگاه بينام و نشان موصل 16 داده شده بود كه محل دقيق آن مشخص نيست و گفته ميشود حدود 160 تن از آزادگان در آنجا بر اثر شكنجه و اعدام به شهادت رسيدهاند.عنوان اصطلاح : قبرستان گمنام (موصل5)در اطراف شهر موصل استان نينوا چهار اردوگاه وجود داشت و در نزديكي آنها قبرستاني بود كه اسراي ايراني كه به شهادت ميرسيدند در آنجا دفن ميشدند.عنوان اصطلاح : قاطع پاسدارانقاطع شماره 4 اردوگاه 10 رمادي به «قاطع پاسدارن» معروف بود كه نيروهاي سپاه و بسيج به منظور اعمال فشار بيشتر در آنجا نگهداري ميشدند.عنوان اصطلاح : قاطعبه هر قسمت از اردوگاه كه شامل چند آسايشگاه ميشد قاطع ميگفتند و مجموع چند قاطع تشكيل كمپ را ميداد.عنوان اصطلاح : قاطرناعراقي ها ميگفتند «قائدنا صدام حسين»، اسرا در جواب شعر ميدادند «قاطرنا صدام حسين».عنوان اصطلاح : قاتل مرغانلقبي بود كه به جندي قحطان مسئول عراقي آشپزخانه كمپ 7 داده شده بود. او آدم درشت اندامي نبود ولي خيلي پر خوراك و حريص بود. سهميه هر هفت هشت نفر يك مرغ كوچك در ماه بود كه تعدادي از آنها را همين قحطان برميداشت و ميخورد و اين شامل حال خود عراقي ها هم ميشد. شعري نيز براي او جهت تمسخر درست كرده بودند كه: قحطان قحطان قحطان قاتل مرغان قاتل مرغان.عنوان اصطلاح : فلك ...
ویروس فلج اطفال
بيماري فلج اطفال را هزار و پانصد سال قبل از مسيح مي شناختند ولي از ويروس و چگونگي آن بي اطلاع بودند بعدها معلوم شد که اين بيماری مسري و همه گير است . ويروس در خون ، مدفوع و دستگاه عصبي وجود دارد اين بيماري با پيشرفت تمدن نسبت مستقيم دارد يعني در ممالک متمدن خيلي فراوانتر از نقاط عقب افتاده است .
نوپديدي هپاتيت E و انچه باید در مورد راههای پیشگیری از هپاتیت E بدانيم
شيوع هپاتيت E با بررسي سرواپيدميولوژي در كشورهاي درحال توسعه (نقشه 1) بين 10 تا 35 درصد گزارش گرديده است ولي در برخي از گزارش ها بعنوان شايع ترين نوع هپاتيت حاد Sporadic در بالغين كشورهاي جهان سوّم مورد توجه قرار گرفته است. ويروس E بعنوان عامل اپيدمي ناشي از آلودگي آب آشاميدني با فاضلاب در كشورهاي جهان سوّم، شناخته شده است. در كشور ايران نيز تا كنون اپيدمي بيماري از غرب كشور و اصفهان گزارش گرديده است كه مهمترين آن اپيدمي كرمانشاه، درسال 1370-1369 به عنوان اوّلين همه گيري و نوپديدي بيماري در ايران مي باشد (نمودار 1 و 2). ميزان ابتلاء در كشورهاي غربي بسيار پائين است مثلا حدود 2 درصد از خون دهندگان داوطلب آمريكائي، آنتي بادي ضد اين ويروس را در سرم خود دارا بوده اند.<?xml:namespace prefix = o ns = "urn:schemas-microsoft-com:office:office" /> از سال 1955 كه همه گيري وسيعي در هندوستان رخ داده است تا كنون نظم خاصي كه حاكي از دوره اي بودن روند بيماري طي همه گيري هاي بعدي باشد به اثبات نرسيده است ولي همه گيري هاي ثبت شده، معمولا در فصل بارندگي، يا بعد از به راه افتادن سيل، به وقوع پيوسته و همه گيري بيماري در ايران (كرمانشاه و فريدون شهر اصفهان) نيز در اواخر زمستان 1369 حادث گرديده است. اين بيماري اساسا در سنين بعد از ده سالگي، رخ مي دهد، مثلا در يكي از نقاط هندوستان (pune) شيوع آنتي بادي مثبت در دهه اوّل زندگي، كمتر از 5 درصد و در دهه هاي سوّم تا چهارم، بالغ بر 40ـ30 درصد بوده است. ضمنا طي مطالعه اي در سومالي، ميزان بروز عفونت در كودكان 4ـ1 ساله 5 درصد، 15ـ5 ساله، 13 درصد و درسنين بالاتر، بالغ بر 20 درصد بوده و نسبت مذكّر به مونث، 5/1 گزارش گرديده است و طي اوّلين همه گيري بيماري در ايران (كرمانشاه) حدود 95% بيماران در سنين 39ـ15 سالگي بوده و نسبت مذكّر به مونث، 6/0 (به ترتيب 38% و 62%) ذكر شده است. ميزان حساسيت نسبت به هپاتيت E مشخص نمي باشد ولي تخمين زده مي شود قابليت انتقال آن به ساير اعضاء خانواده، در حد پائيني قرار داشته باشد. البته طبق مطالعه اي كه در كشمير، صورت گرفته است ميزان موارد ثانويه هپاتيت E در تماس يافتگان خانوادگي براساس تغييرات تست هاي فعاليت كبدي، در حدود 20% بوده و حال آنكه موارد ثانويه همراه با علائم باليني، خيلي كمتر از اين رقم مي باشد. ايمني ناشي از اين بيماري به نظر ميرسد طويل المدت و شايد مادام العمر باشد و حملات مجدّد آن تاكنون گزارش نشده و بيشترين موارد آن طي همه گيري هاي مختلف و ازجمله در ايران در گروه سني 39ـ15 ساله، عارض گرديده است كه خود مي تواند حاكي از بروز موارد بدون علامت دركودكان و مصونيت مادام العمر ناشي ...
...همه چيز در باره ايدز: علائم، مراحل؛ راه هاي پيشگيري و ...
در حالي كه كشورهاي پيشرفته جهان در طي چند دهه اخير مشكل بيماري هاي واگيردار را تا حد زيادي حل كرده و تمامي توان و امكانات خود را براي مبارزه با بيماري هاي غير واگير منجمله بيمارهاي قلبي – عروقي و سرطان ها متمركز كرده بودند ، ناگهان در سال 1981 ميلادي (1360 شمسي ) نوعي بيماري عفوني در دنيا پيدا شد كه به سرعت درهمه نقاط جهان گسترش پيدا كرد و اميد به ريشه كني بيماري هاي واگيردار را حتي در كشورهاي پيشرفته تبديل به يأس نمود. اين بيماري كه به صورت يك مشكل عمده بهداشتي خود را نشان دادAIDS نام دارد . در اين بيماري دستگاه دفاعي بدن شديداً دچار اختلال مي شود. حدود 75تا 90 درصد آلودگي به ويروس ايدز در گروه سني 20 تا 45 سال اتفاق مي افتد كه سن تلاش و سازندگي و فعاليت اقتصادي است، افزايش ميزان مرگ و مير ناشي از آلودگي به ويروس ايدز و ابتلا به بيماري در جوانان و شير خواران ، طول عمر بسياري از كشورهاي جهانرا كاهش خواهد داد.ايدز)(Acquired Immune Deficiency Syndromeنوعي بيماري كشنده است كه در همه كشورهاي جهان، در گروه هاي سني متفاوتو نژادهاي مختلف، نه فقط در هم جنس بازان بلكه در هر دو جنس، مشاهده شده است. و در واقع ايدز يك مشكل جهانياستو به كشور و گروه خاصي اختصاص ندارد. عامل بيماري نوعي ويروس است كه مبداء اوليه آن كاملاً مشخص نيست . راه هاي عمده سرايت ايدز عبارت اند از : تماس هاي جنسي (جنس مخالف – هم جنس بازان ) با افراد آلوده تزريق خون و فراوردهاي آلوده آن، استفاده از سرنگ هاي مشترك ، بخصوص در بين معتادان تزريقي و بكار بردن ابزار و وسايل آلوده انتقال از مادر آلوده به جنين به طور كلي دو گروه سني بيشتر گرفتارايدزمي شوند: بالغين در سنين 20تا 45 سال شير خواران و نوزادان مرگ و مير ناشي از ايدز در جوانان در كليه كشورهاي جهان به صورت يك مشكل خطرناك در آمده است. حدود 75تا 90 درصد آلودگي به ويروس ايدز در گروه سني 20 تا 45 سال اتفاق مي افتد كه سن تلاش و سازندگي و فعاليت اقتصادي است، افزايش ميزان مرگ و مير ناشي از آلودگي به ويروس ايدز و ابتلا به بيماري در جوانان و شير خواران ، طول عمر بسياري از كشورهاي جهانرا كاهش خواهد داد. از آنجا كه ايدز يك مشكل بهداشتي نيست ، بلكه يك مشكل اجتماعي و فرهنگي است كه مسائل اقتصادي را نيز بدنبال دارد، لازم است همه سازمان هاي دولتي، غير دولتي و مردم در امر كنترل و پيشگيري از بيماري با هم همكاري و مشاركت نمايند. از آنجايي كه در حال حاضر واكسني م<ؤثر و درماني اساسي براي بيماري وجود ندارد ، تنها راه مبارزه با ايدز ، پيشگيري از آلودگي است.از آنجا كه ايدز يك مشكل بهداشتي نيست ، بلكه يك مشكل اجتماعي و فرهنگي است كه مسائل اقتصادي ...
