سپتوم رحم
هیستروسکوپی وبررسی حفره اندومتر در بیمار مبتلا به ناباروری
هیستروسکوپی در مطب جهت بررسی وضعیت کاویته اندومتر بتدریج کاربرد بیشتری می یابد. توانایی انجام این عمل در مطب بدنبال پیشرفتهای متعددی حاصل شد . اول : ساخت هیستروسکوپهای ظریفmm 5/3 -1/3 قابل انعطاف و mm 5-3 سخت(Rigid) نیاز به دیلاتاسیون وسیع سرویکس را مرتفع ساخته استدوم : پیشرفت در داروهای بیهوشی تحمل بیمار را بالاتر برده است در نهاین ساخته شدن یک الکترود بای پولار کواگزیال جهت استفاده با محلول اتساع کننده کریستالوئید ایننی عمل و تحمل بیمار را افزایش داده است . در بررسی قبل از عمل بیمار جهت هیستروسکوپی باید ابتدا یک سونوگرافی ترانس واژینال در مطب انجام گیرد بدین ترتیب در صورت وجود انومالهای رحمی با سایز بزرگ اسکرینینگ رحم با رزولوشن بالا بعمل می اید . بیمارانی که میوم ساب سروز بزرگتر ازcm 5/1 یا مالفورماسیونهای ماژور دارند مناسب عمل در سرویس سرپایی نمی باشند و عمل جراحی باید در اتاق عمل صورت گیرد. بعلاوه سونوگرافی ترانس واژینال به تعیین پوزیشن رحم کمک میکند . دربررسی های بعمل امده توسط اولتراسوند(31) یا MRI (32) در 74% تا 90% از بیماران نولی پار رحم بصورت انته ورس می باشد . در بیمارانی که رحم انته ورس دارند توصیه به اینکه در زمان هیستروسکوپی با مثانه پر حاضر شوند به راست شدن کانال سرویکویوترین کمک نموده و دیلاتاسیون سرویکس و سپس گذاشتن هیستروسکوپ را تسهیل می نماید. کنترا اندیکاسیونهای این عمل مشایهHSG می باشد. در بیمارانی که مشکوک به وجود عفونت لگنی هستند هیستروسکوپی نباید تا زمان بهبودی کامل بیمار انجام گیرد. برای اینکه توانایی دیدن کاویته اندومتر به حد اپتیموم برسد عمل باید در اوایل یا اواسط فاز فولیکولار انجام گیرد همچنین بدین ترتیب از احتمال وجود حاملگی نیز جلوگیری میشود . عوامل فاروماکولوژیک برای به حداقل رساندن تداخل اندومتر با این عمل عبارت از داروهای ضد بارداری خوراکی و آگونیستهای GnRH می باشد . این درمانهای قبل از عمل به نازکتر شدن اندومتر در زمان انجام هیستروسکوپی کمک می نماید . در این صورت زمان اپتیمال انجام هیستروسکوپی 4 تا 5 هفته بعد از تجویز اگونیست GnRH می باشد. در بیمارانی که قرار است از یک محلول متسع کننده غیر الکترولیتی استفاده شود تجویز آگونیست GnRH برای اماده سازی اندومتر ممکنست ریسک اسیب سربرال در اثر هیپوناترمی ترقیقی را نیز کاهش دهد . (33) در بیمارانیکه قرار است تحت IVF قرار گیرند میتوان براحتی عمل را در فاز تجویز ضد بارداری های خوراکی قبل از هیپراستیمولاسیون کنترل شده تخمدان (COH ) انجام داد. این زمانبندی نسبت به مواردی که بین هیستروسکوپی تشخیصی و انجام IVF فاصله طولانی تری ...
رحم دو شاخه
این اختلال به صورتهای مختلف است: رحم با دیوارۀ اضافی داخل حفرۀ آن( رحم سپتوم دار)- این یک اختلال شایع و همراه با سقط تکراری است. ممکن است در ایجاد یک حاملگی موفق اختلالی ایجاد نکند و ممکن است باعث سقط در سه ماهۀ اول یا سه ماهۀ دوم شود. و یا ممکن است باعث عدم حاملگی شود.روش برخورد علمي اين مسئله اين هست كه شما يك لاپاروسكوپي و هيستروسكوپي تشخيصي بدهید.اگر ديواره رحمي وجود داشت(سپتوم دار) كه برداشته مي شود و براي هميشه راحت مي شويد و اگر واقعا دوشاخ بود ( دو تا رحم بود) كه در اين صورت تشخيص قطعي مشخص ميشه و انهم عمل جراحي خاص خودش را دارد.بسته به نوع و میزان دو شاخه بودن در حاملگی ایجاد مشکل می کند رحم دو شاخ با دیواره دار فرق دارد دیواره دار باعث سقط می شود و دیواره اش با هیستروسکوپی باید برداشته شود تا سقط نشود یعنی بین 5-1 مورد در هر 1000 زن.گاهی بعضی از این آنومالیها اونقدر بزرگ هستند که باعث سقط , حاملگی خارج رحمی, زایمان زودرس و یا بد قرار گرفتن جنین می شوند. متاسفانه اغلب اینها شناسائی نمی شوند تا زمانی که زن با مشکلات بارداری به پزشک مراجعه میکند. گاهی در بررسی پاراکلینیک اینها, دو واژن دو دهانه گردن رحم و حتی دو شاخ رحم دیده میشود. و دیگه اینکه ممکنه در معاینه دستگاه تناسلی این زنان نکته غیر عادی دیده نشود. معمولا اقدام جراحی برای رفع مشکل بخوبی جواب می دهد. بطوری که تا 80% موفقیت آمیز هست. بطور کلی مرگ و میر این زنان از بقیه زنان جامعه بیشتر نیست. اما ممکنه ناتوانائی های اونها بیشتر باشد مثلا کسانی که دچار انسدادی در دستگاه تناسلی خودشان هستند و دچار تجمع خون دوره پریود و یا اضافه شدن بیماری های زنانه ای مثل آندومتریوز هستند. بعضی مطالعات نشون داده که ممکنه در این افراد ناهنجاریهای مادرزادی کلیه و دستگاه ادراری هم وجود دارد.انجمن باروری و ناباروری آمریکا این مشکل رو در 7 تیپ دسته بندی کرده است.شیوع اختلالات آناتومیک در خانمهائی که سقط مکرر دارند.به 10 تا 15% میرسد. علت دفع محصولات حاملگی در زنان مبتلا به آنومالیهای رحمی نامشخص است.البته کاهش خون رسانی و تداخل با جایگزینی و کاهش اندازه حفره رحم از دلایل ذکر شده هستند.پیش آگهی در این بیماران طبیعی و بستگی به نوع مافورماسیون دارد. بطوری که اختلالات فیوژنی نامتقارن بدترین پیش آگهی را دارند و رحم دو جداره ,دوشاخه, و دی دلفیک به ترتیب دارای پیش آگهی بهتری هستند.رحم دو شاخه و یک شاخه:رحم دو شاخه اغلب دربه ثمر رسیدن یک حاملگی مشکلی ایجاد نمی کند. برای رحم دو شاخ و یک شاخ جراحی توصیه نمی شود. در رحم یک شاخه بهترین راه تشخیص MRI است. و زمانیکه مادر در دوران بارداری از ...
سپتوم
سلامنميدونم سوالم و جاي درستي مطرح ميكنم يا نهولي در هر صورت ممنونم كه وقت ميزاريد و جواب ميديدمن سال پيش 1 بار ميكرو كردم و يه بارم با جنين فريز شده انتقال داشتم كه هر دوبار بتام رفت بالا و در آزمايش دوم افت كرد و بارداري اتفاق نيفتاد........خرداد امسال عمل هيستروسكوپي و لاپاراسكوپي انجام دادم كه دكترم گفت يه سپتوم در رحمم بود كه برداشتن اما قبلا تو عكس رنگي و سونو چيزي نشون نداده بود.......الان دوباره ميكرو كردم ممكنه در اون دوبار قبل بخاطر سپتوم بوده باشه كه بارداري اتفاق نيفتاده؟همسرم هم مشكل كم تحركي اسپرم دارناحتمال دارد چون سپتوم عوارض بارداری را زیاد می کند .
کیست تخمدان
علل بروز کیست تخمدان چه میباشد ؟ کیست تخمدان عموما ناشی از غلبه رطوبت و سردی در ناحیه تخمدانهاست و شایعترین علت بروز ان استحمام در ایام قاعدگی میباشد .بسیاری از افراد مبتلا به کیست تخمدان با ترک این عادت غلط - که امروزه رایج شده و تاکید دارد که به بهانه حفظ بهداشت بدن در ایام قاعدگی همه روزه استحمام شود - درمان میشوند.به گفته قدیمی ها استحمام زمان پریود باعث لق شدن کمر است! لق شدن یا سستی کمر میتواند به صورت کمر درد ها سستی و احساس کوفتگی کمر احساس بی روح شدن کمر خود را نشان دهد.حتی در برخی منابع دیده شده که دست زدن به آب سرد در ایام قاعدگی کراهت دارد و برای سلامتی زن بسیار مضر میباشد چراکه در ایام قاعدگی سردی بر مزاج زنان غلبه میکند و حتی از شستشو و طهارت بدن با آب سرد نیز باید خودداری نمایند از علل دیگر بروز کیست مصرف اغذیه سرد در ایام قاعدگی میباشد زیاده روی در مصرف مرغ ماشینی باعث به هم خوردن توازن هورمونی بدن و رشد کیست است.همچنین چهار زانو نشستن در مکانهای سرد و سفت و مرطوب مثلا روی سیمان و پله و موکت و چمن و داخل حمام میتواند باعث جذب رطوبت و رشد کیست در تخمدانها شود از علائم کیست تخمدان بی نظمی های ایام قاعدگی و عموما الیگومنوره یا دیر به دیر پریودشدن میباشد در دختران نوجوانی که قاعدگی دیر به دیر و نامنظم دارند بهتر است از طریق سونوگرافی علت آن مشخص شود چه کیستهایی را میتوان با داروی گیاهی درمان کرد؟ کیستهای کوچکتر از ۸سانتی متر-کیست های ساده که در سونوگرافی مشخص میشود(کیستهای بزرگتر از ۸سانت و حاوی خون:هموراژیک و کیستهای حاوی سپتوم عرض را باید به متخصص زنان ارجاع داد) آیا درمان کیست تخمدان در طب گیاهی امکان پذیر میباشد؟ بله با طب گیاهیی کیست های تخمدان متعددی در این مرکز درمان شده اند و پرونده و مدارک همگی موجود میباشد البته درمان کیست تخمدان بستگی به مزاج پایه فرد دارد افراد سرد مزاج با گرمای سیستمیک و موضعی و افراد گرم مزاج با گرمای موضعی درمان میشوند . کیست تخمدان صد در صد نمیتواند باعث نازایی شود بسیار ی از خانمها علی رغم وجود کیستهای متعدد باردار شدند اما از آنجایی که رشد کیست در تخمدان نشانه سردی و تنبلی تخمدان است میتواند باعث رشد تخمک های ضعیف و تشکیل جنین و در نتیجه تولد نوزادان ضعیف و کم رشد شود بهتر است قبل از اقدام به بارداری زیر نظر پزشک طب سنتی مدتی از داروهای تقویت کنده و گرم کننده تخمدانها استفاده نمایید از داروهای موثر در درمان کیست تخمدان میتوان به موارد زیر اشاره نمود(دوز مصرفی و مدت درمان به مزاج شخص و نظر پزشک بستگی دارد): رازیانه-مریم گلی-بومادران-سیاهدانه بادکش ...
توده ها و کیست های تخمدان
ادنکس ها در ناحیه اناتومیکی از لگن قرار دارند که شامل تخمدانها – لوله های فالوپ و ساختمانهای درون لیگامان پهن می باشد . تشخیص افتراقی توده های ادنکس پیچیده است زیرا طیف بسیاری از بیماریها ادنکس را درگیر مینمایند .توده های ادنکس بیشتر در خود تخمدان دیده میشوند و ازخواص ژنیتیکی و رشدی خاص دوره باروری و نیزاحتمال ایجاد نئوپلازی در این عضو ناشی میشوند.(1)در جریان بررسی یک توده ادنکس از انجائیکه تصویر برداری بخوبی تخمدان را از بافتهای اطراف جدا نمیکند تصویر حاصله ممکنست بسیار کمپلیکه باشد . همانطوریکه تخمین زده میشود 5% تا 10% از زنان در ایالات متحده زمانی در طول زندگیشان با تشخیص نئوپلازی تخمدان تحت عمل جراحی قرار میگیرند . (2)اگر اکثریت توده های ادنکس طبیعت خوش خیمی دارند ولی هدف اولیه از بررسی های تشخیصی در میانسالگی می باشد اتیولوژی تشخیص افتراقی توده های ادنکس برحسب سن بیمار متفاوت است . (جدول 1-1-9)از طرف دیگر سن مهمترین فاکتور در تعیین احتمال مالیگنانسی می باشد .بعبارت دیگر احتمال اینکه یک نئوپلاسم تخمدانی بدخیم بوده باشد از سنین 29-12 و 69-60 سال دوازده برابر می شود (3) هرچند دلایل مبنی بر اینکه توده های ادنکس در سنین بعد از منوپوز نیز محتمل هستند بیشتر از قبل است که گفته میشد توده های ادنکس در سنین قبل از منارک و بعد از منوپوز باید غیر طبیعی در نظر گرفته شده و کاملا بررسی شود . قبل ازسنین قاعدگی از انجائیکه دختران در سنین پره پوبرتال تحت تاثیر هورمونهای گنادوتروفیک نمی باشند کیست های فیزیولوژیک شایع نمی باشد . بنابراین توده های ادنکس در دختران نسبت به زنان در سنین باروری با احتمال بالای وجود بدخیمی همراه می باشند و نیاز به اقدام جراحی سریع دارند . در جنین و نوزاد تحت تاثیر هورمونهای مادر ممکنست کیستهای فولیکولار ایجاد شده باشد که خودبخود در شش ماه اول بعد از تولد فروکش می نمایند . از نظر هیستولوژیک بیشتر نئوپلاسم های پره پوبرتال تخمدان منشا جرم سل دارند و درد شکم شایعترین علامت انهاست و در حدود 20% موارد تورشن وجود دارد . (4) گروهی از 63 بیمار را با تومورهای تخمدان از منشا Ehren et al مختلف را گزارش کردند که در 65% موارد اخرین تشخیص تراتوم خوش خیم بود . در 21 مورد از این بیماران تومور برداشته شده مالیگنانت بود تمام بیماران زیر 12 سال تومور جرم سل داشتند بجز یک دختر چهار ساله که تومور اپیتلیال داشت . اپاندیسیت بیشترین موارد اشتباهات تشخیصی را تشکیل میداد . علائم نادر توده های ادنکس شامل بلوغ زودرس – شکایات ادراری و امنوره اولیه یا ثانویه بوده است . سایر تومورهای غیر ژنیکولوژیک در این سنین عبارتند از ...
مراقبت های بعد از هیسترکتومی
مراقبت های بعد از هیسترکتومی عمل هیسترکتومی کلا به سه روش انجام میگیرد ۱) روش باز : لاپاراتومی که در این روش جدار شکم بصورت طولی یا عرضی در حدود ۸-۱۰ سانتی متر برش داده میشود و رحم از طریق این برش خارج میگردد ۲) روش لاپاروسکوپی : در این روش ۳ یا ۴ عدد سوراخ کوچک ۵ تا ۱۰ میلیمتری بر روی شکم ایجاد شده و با استفاده از دوربین ویدئویی و ابزارهای مناسب اینکار عمل جراحی بطریق بسته انجام و رحم نیز بصورت تکه تکه از طریق همین سوراخها یا از راه واژن خارج میگردد. ۳)روش واژینال : در زنانی که زایمانهای متعدد داشته و مقداری افتادگی رحم دارند و واژن انها نیز گشاد است میتوان رحم را کلا بدون برش جدار شکم و فقط از طریق واژینال خارج نمود در هیسترکتومی بسته به علت انجام ان فقط خود رحم ویا یک یا هر دو تخمدان بهمراه ان خارج میشود شایعترین علت هیسترکتومی وجود فیبروم های علامتداررحم می باشد حتی در رحمهای بسیار بزرگ که تا یک کیلوگرم وزن دارند نیز میتوان عمل را بروش لاپاروسکوپی ( بسته )انجام داد . مراقبت های بعد از عمل: ۱) مراقبت از محل زخم : چه در روش باز یعنی لاپاراتومی و چه در روش بسته محل زخم باید حتما خشک نگهداشته شود تا از رشد میکروبها جلوگیری شود . پانسمان روی زخم بعد از ۲۴ تا ۴۸ساعت برداشته میشود و زخم باز و خشک نگهداشته میشود وجود پانسمان مرطوب از رسیدن هوا به زخم جلوگیری نموده و محیط را بعلت وجود گرما و رطوبت جهت رشدمیکروبها مساعد می سازد معمولا بخیه ها خودبهود جذب میشوند و اگر قابل جذبنباشند بعد از یک هفته میتوان انرا کشید ترشحات آبکی و خونالود در افراد چاق ممکن است از محل زخم وجود داشته باشد که معمولا با رعایت همین نکات بهبود می یابد ۲) مصرف آنتی بیوتیک : امروزه با تجویز انتی بیوتیک در اتاق عمل و قبل از شروع عمل میتوان از بروز عفونت پیشگیری نمود و حتی دیگر نیازی به تجویز انتی بیوتیک به بیمار نمی باشد ( مگر در موراد خاص) ۳) اگر شکم باز شده باشد تا شش هفته باید از فعالیت سنگین اجتناب شود در موراد لاپاروسکوپی هیچگونه استراحتی معمولا به بیمار داده نمیشود و بعد از چند روز تا یک هفته میتواند در محل کار خود حاضر شود ۴) استحمام از روز دوم بعد از عمل و بلافاصله بعد از برداشتن پانسمان بصورت روزانه انجام میگیرد و بهتر است بعد از حمام محل زخم با شسوار کاملا خشک شود ۵) داروهای مسکن ( بیشتر ژلوفن و مفنامیک اسید) شیاف مقعدی دیکلوفناک و همچنین داروهای لازم جهت بهبود نفخ و یبوست بیمار تجویز میگردد ۶) تا چهار تا شش هفته بعد از عمل باید از مقاربت جنسی اجتناب گردد ۷) در صورت برداشته ...
سقط عادتی یا تکراری
سقط عادتی یا تکراری با از دست رفتن جنین به تعداد دفعات سه یا بیشتر که معمولآ قبل از ۲۰ هفتۀ حاملگی و بصورت خودبخودی است، مشخص می شود. در ۵۰ درصد خانم های با سقط تکراری علت واضحی برای این مسئله پیدا نشده است علل سقط تکراری ۱-اختلالات رحمی ۲- نارسائی دهانۀ رحم ۳- عفونت ها 4-اختلالات اندوکرین 5- علل هورمونال 6-اختلال فاکتور های ایمونولوژیک 7- اختلالات پلاکتی و فاکتورهای انعقادی خون( ترومبوتیک) 8- اختلالات ژنتیک و کروموزومی 9- فاکتورهای محیطی و فاکتورهای عصبی و غیره. در ادامه هر کدام از اختلالات فوق مورد بررسی بیشتر قرار می گیرد: ۱-اختلالات رحم شامل اختلالات مادرزادی در ساختمان رحم و فیبروم رحم و چسبندگی رحم می باشد. علت سقط در زنانی که دارای ناهنجاری رحمی هستند بدرستی معلوم نیست اما غالبا کاهش خونرسانی رحم 0چون با روند طبیعی لانه گزینی و تشکیل جفت تداخل میکند) و کاهش حجم حفره رحم میدانند . این اختلال با سونوگرافی قابل تشخیص است . اختلالات مادرزادی رحم که حدود ۱۵درصد سقط های تکراری را شامل می شود و نخستین علت شناخته شدۀ سقط تکراری است. این اختلال به صورتهای مختلف است: رحم با دیوارۀ اضافی داخل حفرۀ آن( رحم سپتوم دار)- این یک اختلال شایع و همراه با سقط تکراری است. ممکن است در ایجاد یک حاملگی موفق اختلالی ایجاد نکند و ممکن است باعث سقط در سه ماهۀ اول یا سه ماهۀ دوم شود. و یا ممکن است باعث عدم حاملگی شود. تشخیص با سونوگرافی ،عکس رنگی رحم و سایر متدهای جدید از جمله هیستروسکوپی میباشد. درمان آن باعث حاملگی موفق با درصد بالا می شود. رحم دو شاخه و یک شاخه : رحم دو شاخه اغلب دربه ثمر رسیدن یک حاملگی مشکلی ایجاد نمی کند. برای رحم دو شاخ و یک شاخ جراحی توصیه نمی شود. در رحم یک شاخه بهترین راه تشخیص MRI است. و زمانیکه مادر در دوران بارداری از هورمون استروژن سنتتیک استفاده می کند ( دی اتیل استیل بسترول) باعث نقایصی در رحم جنین دختر می شود که در آینده می تواند باعث سقط های مکرر در آن دختر شود. چسبندگی داخل رحم(سندرم آشرمن): در اثر ضربه به بافت پوشاننده حفره رحم ایجاد می شود.این مشکل معمولا به دنبال یک کورتاژ نامنتاسب ویا عفونت به دنبال کورتاژ به وجود می آید و در نتیجه به علت تنگی حفره و نداشتن بافت کافی جهت پاسخ به هورمونهای رحمی،امکان بارداری کاهش می یابد. با جراحی و درمان داروئی امکان بهبودی وجود دارد. فیبروم رحم:بسیاری از خانمها با فیبروم یک باروری نرمال و بدون عارضه دارند. ایجاد سقط در میوم رحم بسته به سایز و جایگزینی آن در رحم است.میوم های داخل حفره رحم بیشتر از سایر انواع آن ایجاد سقط ...
هیستروسکوپی - تشخیص خونریزی رحم
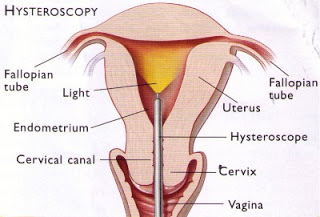
هیستروسکوپی یک روش جدید درمان بیماری های زنان توسط مشاهده داخل رحم توسط پزشک متخصص زنان می باشد . در حین این روش ، یک وسیله باریک دوربین دار تحت بی حسی موضعی و یا بیهوشی عمومی وارد حفره رحم شده و تشخیص و درمان مشکلات بیمار میسر می گردد. در چه مواردی هیستروسکوپی انجام می شود ؟خونریزی شدید و یا طولانی رحم ( جهت مطالعه بیشتر به مبحث خونریزی غیر طبیعی رحم در این وبلاگ مراجعه کنید )خونریزی های بین دو پریودخونریزی پس از یائسگی ( ممکن است علامت سرطان رحم باشد)پریودهای نامنظمدردهای شدید رحمیسقط مکرر جنینآیودی جابجا شدهنازائی بسیاری از پولیپ های رحمی و نیز فیبروم های پدانکوله ( پایه دار ) با کمک هیستروسکوپ قابل برداشت می باشند .در موارد ناباروری، هیستروسکوپی جهت یافتن علت ناباروری و برطرف کردن چسبندگی های رحمی کاربرد دارد. در بسیاری از بیماران دارای سقط مکرر علت سپتوم رحمی میباشد که توسط هیستروسکوپی قابل تشخیص و درمان است . هیستروسکوپی به دو صورت هیستروسکوپی در مطب و یا اطاق عمل بیمارستان قابل انجام است و نوع آن با توجه به علائم بیمار و ترجیح پزشک و بیمار متفاوت است .
بيماريهاي خوش خيم سرويكس
اختلال در نمو گردن رحمآپلازي همه يا بخشهايي از مجاري مولرينعدم اتصال همه يا بخشهايي از مجاري مولرينعدم بازجذب همه يا بخشهايي از سپتوم ميانيآپلازيآپلازي يك مجراي مولرين : رحم تك شاخآپلازي گردن رحم و واژن ورحم : سندرم روكيتانسكيآپلازي سرويكس و واژن به تنهاييMRI نقش مهمي در تشخيص انواع آپلازي دارد.عدم اتصالرحم دو شاخ يا Bicornuateرحم Didelphysرحم Arcuateاتصال مجاري مولرين از انتهاي كودال شروع مي شود و به جهت سفاليك ادامه مي يابد. اتصال ناقص موجب درجات متفاوتي از اين اختلالات مي شود. عدم بازجذببازجذب سپتوم به طور طبيعي از سوراخ داخلي سرويكس شروع مي شود و در جهت كودال و سفاليك پيش مي رود.سپتوم عمدتا از بافت همبند فيبروي غير عروقي تشكيل مي شود . سپتوم ممكن است كامل باشد يا ناقص باشد.تماس داخل رحمي با DESشيار حلقوي كامل يا ناقصايجاد يك ناحيه حفره مانند در سوراخ خارجي سرويكسپوشيده شدن كامل بخش واژينال توسط اپيتليوم استوانه ايتشكيل سودوپوليپ در بافت اندوسرويكسبرجستگي خشن و صاف لب قدامي گردن رحمسرطان سرويكس و واژن از نوع Clear cellآسيبهاي وارده به گردن رحمپارگي سرويكس : زايماني و غير زايمانيپرفوراسيونزخم يا اولسرجداشدگي حلقويعفونتهاي گردن رحماپيتليوم سنگفرشي سرويكس در امتداد واژن است ومي تواند در معرض تمام عفونتهاي واژن قرار بگيرد.بعضي عفونتها بدون ابتلا واژن ، گردن رحم را به طور اختصاصي دچار بيماري مي كنند. (مانند كلاميديا تراكوماتيس ، نيسريا گنوره و HSV )اصول تشخيصياغلب بدون نشانهلكورهحساسيت به لمس هنگام حركت گردن رحمقرمزي وادم سرويكستحريك ولوواژينال در صورت وجود واژينيت همراهتغييرات قابل مشاهده در كولپوسكوپيمشاهده سلولهاي التهابي و آتيپيك در سيتولوژيمثبت شدن نتايج آزمايشگاهي از لحاظ وجود عوامل پاتوژن كلاميديا تراكوماتيسعامل اورتريت غير گنوككي مردانانتقال به طريق جنسيمي تواند سالپنژيت يا پريتونيت ايجاد كند.مي تواند حين زايمان جنين را دچار عفونت كند.غالبا همراه با نيسرياترشح موكو پورولان از سرويكس ملتهب و قرمزارگانيسم داخل سلولي اجباري درمان : داكسي سيكلين ، اريترومايسين ، آزيترومايسين و اوفلوكساسين و در نهايت كرايو وكوتر نيسريا گنورهعامل شايع سرويسيت كه اپيتليوم استوانه اي اندوسرويكس را درگير ميكند و ميتواند به رحم و حفره لگن صعود كند.اپيتليوم سنگفرشي واژن و سرويكس به آن مقاوم است.ترشح واژينال پورولاناحساس ناراحتي لگن ، خونريزي غير طبيعي و نازاييالتهاب حاد و ادم گردن رحم با خروج ترشح چركي از سوراخ خارجي سرويكسديپلوكوك داخل سلولي گرم منفيدرمان : سفترياكسون ، سفيكسيم ...
گزارشي از سقط هاي قانوني و غير قانوني
◄سقط يا abortion دفع نسوج حاملگي قبل از هفته بيستم حاملگي است كه حدوداً در 10 درصد بارداري ها مشاهده مي شود . سقط به دو صورت خود به خودي و القايي وجود دارد . علت اصلي سقط مشخص نيست . اما برخي عوامل به عنوان عوامل مساعد كننده آن مطرح هستند . نظير : سن بالاي پدر و مادر ، حاملگي طي مدت سه ماه يا كمتر پس از تولد يك نوزاد ، سابقه سقط و مرده زايي در حاملگي هاي قبلي . علاوه بر اين دو عامل اصلي مادري يا جنيني و گاهي هر دو موجب سقط مي شوند . تا بدان جا كه علل مادري سقط متنوع بوده و مي توان موارد زير را نام برد . ناهنجاري ها و اختلالات رحمي ( رحم سپتوم دار دهانه رحم نارسا و ... ) ، كم كاري تيروئيد مادر ، كمبود پروژسترون ، اعتياد مادر به مواردي نظير الكل و سيگار ، عفونت ها ، مواجه با تشعشع هنگام بارداري ، مصرف برخي داروها ( قرص هاي جلوگيري و ...) ضربه هاي مستقيم يا غيرمستقيم به رحم باردار و .. در رابطه با علل جنيني سقط ناهنجاري هاي كروموزومي ( سندرم داوون ، سندرم ترنر و .. ) مطرح هستند كه در واقع شامل كروموزوم هايي مي شود كه از لحاظ شكل و ساختمان و يا تعداد مشكل دارند . تأثير اين عامل تا به آن حد است كه آمارها در 50 و 60 درصد سقط هاي زودهنگام ( سقط هاي طي سه ماهه اول بارداري ) حضور اين را عامل مؤثر دانسته اند .►True◄انواع سقطسقط خود به خودي سقطي است كه در آن بقاياي حاملگي خارج مي شوند . در اين رابطه بنابر گفته هاي دكتر عبدالرسول اكبريان متخصص زنان ، زايمان و نازايي و عضو هيأت علمي دانشگاه علوم پزشكي ايران و رئيس بخش زنان بيمارستان رسول اكرم سقط هاي خود به خودي در شكل هاي مختلف تهديد به سقط ، سقط ناكام ، سقط غير قابل اجتناب ، سقط فراموش شده و سقط راجعه وجود دارند . سقط هايي كه علايم باليني متفاوتي داشته و درمان هاي خاص خود را مي طلبند .►True◄تهديد به سقطتهديد به سقط از پديده هاي شايعي است كه زنان زيادي آن را تجربه مي كنند . اين نوع سقط خود را عموماً با علايمي چون خونريزي خفيف تا خونريزي شديد ، درد يا عدم درد شكمي ، حساسيت رحمي ، عدم دفع محصولات حاملگي بروز مي دهد . ( البته در چنين سقطي خونريزي عموماً كم است و ممكن است ماهها ادامه پيدا كند ) . بنابر اظهارات دكتر اكبريان در اكثر زناني كه علايم تهديد به سقط در آنها ديده مي شود نهايتاً سقط به وقوع مي پيوندد و در آنهايي كه حاملگي ادامه پيدا مي كند برخي عوارض بارداري نظير زايمان زودرس ، تولد نوزاد كم وزن ، مرگ و ميرهاي حول و حوش تولد افزايش پيدا مي كند .( البته در تمامي اين موارد ناهنجاري هاي نوزاد افزايش پيدا نمي كند ) در اين موارد توصيه مي شود زن باردار با محدود كردن فعاليت و استراحت تحت نظر پزشك باشد .►True◄سقط ...
