عمل های ناباروری
روش های درمان ناباروری
درمان ناباروری بستگی به علت ناباروری، مدت زمان نابارور بودن، سن والدین و الویت های فردی دارد. برخی علت های ناباروری قابل درمان نیستند. اما با پیشرفت های به دست آمده، امکان باردار شدن یک خانم از طریق تکنولوژی و فرایندهای مربوط به تولید مثل وجود دارد. درمان برای زوج ها روش های زیر برای زن یا مرد و یا هر دوی آن ها استفاده می شوند: معمولا توصیه می شود تعداد آمیزش های خود را افزایش دهند. داشتن 2 تا 3 بار آمیزش جنسی در هفته احتمال باروری را افزایش می دهد. به هر جهت تعداد انزال های بیشتر می تواند از تعداد اسپرم ها نیز بکاهد. اسپرم در دستگاه تناسلی زن تا 72 ساعت مقاومت می کند و یک تخمک نیز می تواند تا 24 ساعت بعد از تخمک گذاری بارور باقی بماند. درمان های مربوط به زنان داروهای باروری: اصلی ترین درمان برای زنان نابارور که به دلیل اختلال در تخمک گذاری دچار ناباروری هستند، مصرف داروهای باروری می باشد. این داروها تخمک گذاری را تنظیم یا تحریک می کنند. به طور کلی آن ها مشابه هورمون های طبیعی مثل LH و FSH عمل می کنند و روند تخمک گذاری را فعال می نمایند. داروهای باروری عبارت هستند از : کلومیفن این دارو به صورت خوراکی استفاده می شود و در زنانی که دچار سندرم تخمدان پلی کیستیک و یا دیگر نارسایی تخمدانی هستند، باعث تحریک تخمک گذاری می شود. این دارو منجر به رهاسازی هورمون های LH و FSH از غده هیپوفیز می شود و این دو هورمون نیز باعث رشد فولیکول تخمدانی، یعنی فولیکولی که حاوی تخمک است، می گردند. گنادوتروپین های انسانی یا HMG این داروی تزریقی برای زنانی استفاده می شود که به دلیل نارسایی غده ی هیپوفیز، تخمک گذاری ندارند. بر خلاف داروی کلومیفن که غده هیپوفیز را تحریک می کند، این دارو و دیگر گنادوتروپین ها به طور مستقیم تخمدان ها را تحریک می کنند. این دارو شامل هورمون های LH و FSH می باشد. هورمون تحریک کننده فولیکول یا FSH عملکرد FSH ، تحریک تخمدان ها به منظور رشد و تکامل فولیکول های حاوی تخمک است. گنادوتروپین های جنین انسانی یا HCG این دارو در ترکیب با کلومیفن، HMG و FSH استفاده می شود. این دارو باعث تحریک فولیکول برای رهاسازی تخمک می شود. آنالوگ هورمون آزاد کننده گنادوتروپین (GnRH) این درمان برای زنانی استفاده می شود که سیکل های نامنظم تخمدانی و یا تخمک گذاری نابالغی را قبل از رسیدن کامل فولیکول دارند. مهار کننده های آروماتاز آروماتاز آنزیمی است که تبدیل تستوسترون را به ترکیب آروماتیک استرادیول تسریع می کند. این دسته از داروها در درمان سرطان پیشرفته ی سینه به کار می روند. گاهی اوقات پزشکان این دارو را برای زنانی که تخمک گذاری ندارند و به درمان ...
روش های درمان ناباروری

روش های درمان ناباروری درمان ناباروری بستگی به علت ناباروری، مدت زمان نابارور بودن، سن والدین و الویت های فردی دارد. برخی علت های ناباروری قابل درمان نیستند. اما با پیشرفت های به دست آمده، امکان باردار شدن یک خانم از طریق تکنولوژی و فرایندهای مربوط به تولید مثل وجود دارد. درمان برای زوج ها روش های زیر برای زن یا مرد و یا هر دوی آن ها استفاده می شوند: معمولا توصیه می شود تعداد آمیزش های خود را افزایش دهند. داشتن 2 تا 3 بار آمیزش جنسی در هفته احتمال باروری را افزایش می دهد. به هر جهت تعداد انزال های بیشتر می تواند از تعداد اسپرم ها نیز بکاهد. اسپرم در دستگاه تناسلی زن تا 72 ساعت مقاومت می کند و یک تخمک نیز می تواند تا 24 ساعت بعد از تخمک گذاری بارور باقی بماند. درمان های مربوط به زنان داروهای باروری: اصلی ترین درمان برای زنان نابارور که به دلیل اختلال در تخمک گذاری دچار ناباروری هستند، مصرف داروهای باروری می باشد. این داروها تخمک گذاری را تنظیم یا تحریک می کنند. به طور کلی آن ها مشابه هورمون های طبیعی مثل LH و FSH عمل می کنند و روند تخمک گذاری را فعال می نمایند. داروهای باروری عبارت هستند از : کلومیفن این دارو به صورت خوراکی استفاده می شود و در زنانی که دچار سندرم تخمدان پلی کیستیک و یا دیگر نارسایی تخمدانی هستند، باعث تحریک تخمک گذاری می شود. این دارو منجر به رهاسازی هورمون های LH و FSH از غده هیپوفیز می شود و این دو هورمون نیز باعث رشد فولیکول تخمدانی، یعنی فولیکولی که حاوی تخمک است، می گردند. گنادوتروپین های انسانی یا HMG این داروی تزریقی برای زنانی استفاده می شود که به دلیل نارسایی غده ی هیپوفیز، تخمک گذاری ندارند. بر خلاف داروی کلومیفن که غده هیپوفیز را تحریک می کند، این دارو و دیگر گنادوتروپین ها به طور مستقیم تخمدان ها را تحریک می کنند. این دارو شامل هورمون های LH و FSH می باشد. هورمون تحریک کننده فولیکول یا FSH عملکرد FSH ، تحریک تخمدان ها به منظور رشد و تکامل فولیکول های حاوی تخمک است. گنادوتروپین های جنین انسانی یا HCG این دارو در ترکیب با کلومیفن، HMG و FSH استفاده می شود. این دارو باعث تحریک فولیکول برای رهاسازی تخمک می شود. آنالوگ هورمون آزاد کننده گنادوتروپین (GnRH) این درمان برای زنانی استفاده می شود که سیکل های نامنظم تخمدانی و یا تخمک گذاری نابالغی را قبل از رسیدن کامل فولیکول دارند. مهار کننده های آروماتاز آروماتاز آنزیمی است که تبدیل تستوسترون را به ترکیب آروماتیک استرادیول تسریع می کند. این دسته از داروها در درمان سرطان پیشرفته ی سینه به کار می روند. گاهی اوقات پزشکان این دارو را برای زنانی که تخمک ...
روش های درمان ناباروری
درمان ناباروری بستگی به علت ناباروری، مدت زمان نابارور بودن، سن والدین و الویت های فردی دارد. برخی علت های ناباروری قابل درمان نیستند. اما با پیشرفت های به دست آمده، امکان باردار شدن یک خانم از طریق تکنولوژی و فرایندهای مربوط به تولید مثل وجود دارد.درمان برای زوج هاروش های زیر برای زن یا مرد و یا هر دوی آن ها استفاده می شوند:معمولا توصیه می شود تعداد آمیزش های خود را افزایش دهند. داشتن 2 تا 3 بار آمیزش جنسی در هفته احتمال باروری را افزایش می دهد. به هر جهت تعداد انزال های بیشتر می تواند از تعداد اسپرم ها نیز بکاهد. اسپرم در دستگاه تناسلی زن تا 72 ساعت مقاومت می کند و یک تخمک نیز می تواند تا 24 ساعت بعد از تخمک گذاری بارور باقی بماند.درمان های مربوط به زنانداروهای باروری:اصلی ترین درمان برای زنان نابارور که به دلیل اختلال در تخمک گذاری دچار ناباروری هستند، مصرف داروهای باروری می باشد. این داروها تخمک گذاری را تنظیم یا تحریک می کنند. به طور کلی آن ها مشابه هورمون های طبیعی مثل LH و FSH عمل می کنند و روند تخمک گذاری را فعال می نمایند.داروهای باروری عبارت هستند از :کلومیفناین دارو به صورت خوراکی استفاده می شود و در زنانی که دچار سندرم تخمدان پلی کیستیک و یا دیگر نارسایی تخمدانی هستند، باعث تحریک تخمک گذاری می شود.این دارو منجر به رهاسازی هورمون های LH و FSH از غده هیپوفیز می شود و این دو هورمون نیز باعث رشد فولیکول تخمدانی، یعنی فولیکولی که حاوی تخمک است، می گردند.گنادوتروپین های انسانی یا HMGاین داروی تزریقی برای زنانی استفاده می شود که به دلیل نارسایی غده ی هیپوفیز، تخمک گذاری ندارند. بر خلاف داروی کلومیفن که غده هیپوفیز را تحریک می کند، این دارو و دیگر گنادوتروپین ها به طور مستقیم تخمدان ها را تحریک می کنند. این دارو شامل هورمون های LH و FSH می باشد.هورمون تحریک کننده فولیکول یا FSHعملکرد FSH ، تحریک تخمدان ها به منظور رشد و تکامل فولیکول های حاوی تخمک است.گنادوتروپین های جنین انسانی یا HCGاین دارو در ترکیب با کلومیفن، HMG و FSH استفاده می شود. این دارو باعث تحریک فولیکول برای رهاسازی تخمک می شود.آنالوگ هورمون آزاد کننده گنادوتروپین (GnRH)این درمان برای زنانی استفاده می شود که سیکل های نامنظم تخمدانی و یا تخمک گذاری نابالغی را قبل از رسیدن کامل فولیکول دارند.مهار کننده های آروماتازآروماتاز آنزیمی است که تبدیل تستوسترون را به ترکیب آروماتیک استرادیول تسریع می کند.این دسته از داروها در درمان سرطان پیشرفته ی سینه به کار می روند.گاهی اوقات پزشکان این دارو را برای زنانی که تخمک گذاری ندارند و به درمان کلومیفن سیترات ...
درمان واریکوسل در طب سنتی
اغلب مردم با بیماری واریس آشنا هستند؛ اما با انواع آن آشنایی ندارند؛ چرا که معمولاً تصور بر این است که واریس فقط در پا اتفاق می افتد. اما واقعیت این است که واریس به زبان ساده یعنی گشاد شدن سیاهرگ ها و خراب شدن دریچه های آنها؛ این مسأله باعث عدم توانایی سیاهرگ ها در انتقال مطلوب خون به سمت قلب می شود؛ خون جمع شده در سیاهرگ ها، به تدریج باعث گشاد شدن این رگ ها شده واریس و علامت های آن مثل درد و ... به وجود می آورد. بنابراین هر جا که سیاهرگی وجود داشته باشد؛ احتمال بروز واریس هم وجود دارد. یکی از این جاها، بیضه است. در قسمت فوقانی هر بیضه، شبکه ای از سیاهرگهای در هم پیچیده وجود دارد که به آنها «شبکه پامپینیفرم» گفته می شود. اگر به هر دلیل این سیاهرگ ها دچار اختلال شوند؛ واریس سیاهرگهای بیضه به وجود می آید که به آن واریکوسل گفته می شود. علل به وجود آورنده واریکوسل بسیار متنوعند و موضوع بحث ما هم نیستند اما از آنجا که از واریکوسل به عنوان شایعترین دلیل قابل درمان ناباروری مردانه یاد می شود؛ مختصری در مورد آن بحث کرده سپس راههای درمان آن را بازگو می کنیم. چرا واریکوسل باعث اختلال در تولید اسپرم می شود؟ تولید اسپرم در مرد نیاز به حرارتی دارد که کمی پایین تر از دمای طبیعی بدن می باشد؛ یعنی بیضه ها برای انجام صحیح وظایف خود نیاز به آب و هوایی خنک و مطبوع دارند! به همین جهت هم هست که بیضه ها درون کیسه ای خارج از بدن قرار گرفته اند تا از گرمای داخل بدن دور باشند؛ حالا اگر به هر دلیل، گرمای درون کیسه بیضه ها زیاد شود؛ روند تولید اسپرم دچار اختلال می شود و آزمایش آنالیز اسپرم بیمار غیر طبیعی می شود. به همین دلیل کسانی که مشاغلی دارند که دائم در معرض گرمای زیاد قرار می گیرند(مثل کسانی که نزدیک کوره کار می کنند) درصد اختلال اسپرم بیشتری نسبت به جمعیت عادی دارند. حال برمی گردیم به بحث خودمان: در بیماری واریکوسل، به دلیل گشاد شدن سیاهرگ های بیضه و جمع شدن مقدار زیادی خون در آنها، حرارت بیضه ها بالا می رود و تولید اسپرم دچار اختلال می شود. به همین جهت ضرورت دارد که در زوجهای نابارور، اگر مرد دچار واریکوسل باشد(به خصوص در انواع دو طرفه)؛ چه این واریکوسل علامت داشته باشد و چه نداشته باشد، نسبت به درمان آن اقدام کرد. واریکوسل بیشتر در بیضه چپ رخ میدهد، اما باید توجّه داشت که واریکوسل در یک بیضه، بر تولید اسپرم در هر دو بیضه تاثیر میگذارد. یک تذکّر شرعی مهم: یکی از آزمایش هایی که به طور معمول برای مبتلایان به واریکوسل درخواست می شود، آزمایش آنالیز مایع منی است. در این رابطه باید توجّه داشت: ۱- ابتلا به واریکوسل(حتی انواع دوطرفه ...
آشنایی با پژوهشکده ناباروری رویان

بخش های درمانی الف) كلينيك تخصصي زنان: كلينيك تخصصي زنان با بهره گيري از پيشرفته ترين امكانات و دستگاه هاي تشخيصي و درماني و با همكاري متخصصان و اعضاي هيئت علمي آمادگي كامل جهت ارائه خدمات دارد. اولتراسونوگرافي واژينال و ابدومينال، سونوگرافي داپلر سه بعدي و چهاربعدي، لاپاراسكوپي، هيستروسكوپي، هيستروسونوگرافي و شروع سيكل هاي درماني IUI, IVF, ICSI از جمله اقداماتي است كه در اين كلينيك انجام مي شود. ويزيت خانم توسط متخصص زنان و زايمان اولين قدم درماني زوج نابارور است. در اين ويزيت پزشك بعد از گرفتن شرح حال، تاريخچه بيماري و معاينه، آزمايش های لازم هورموني نظیر: LH ،FSH ، پروژسترون، استراديول، پرولاكتين و آزمایش هاي عملكرد تيروئيد و در صورت ضرورت لاپاراسكوپي، هيستروسكوپي و عكس رنگي از رحم را درخواست مــي كند و پس از مشاهده نتايج، روش درماني مناسب را پيشنهاد مي كند. ب) كلينيك تخصصي مردان (آندرولوژي): معمولا در بعدازظهر همان روزي كه خانم ويزيت مي شود ويزيت آقا نيز قابل انجام است. در اين ويزيت بعد از گرفتن شرح حال و تاريخچه بيماري و انجام معاينه، آزمايش هاي هورموني و همچنين اسپرموگرام درخواست مي شود. در صورتي كه بيمار دچار آزواسپرمي باشد ممكن است كانديد عمل TESE يا PESA جهت استخراج اسپرم از بيضه يا اپيديديم باشد. به هرحال پزشك پس از مشاهده نتيجه آزمايش ها، روش درماني مناسب جهت زوجين را پيشنهاد مي كند. ج) كلينيك مشاوره ناباروري: به منظور پاسخ به سوالات بيماران در شروع و در حين درمان و همچنين ارتقاء كمي و كيفي ارائه خدمات، كلينيك مشاوره ناباروري نيز فعال است. در اين كلينيك كليه سوالات بيماران توسط متخصص زنان و زايمان، روانپزشك، پزشك عمومي و كارشناسان مجرب مامايي پاسخ داده مي شود. د) كلينيك تخصصي مشاوره ژنتيك: نظر به اينكه امروزه بيماري هاي ژنتيكی به عنوان بخشي از علل عدم موفقيت درمان ناباروري، ايجاد سقط مكرر و ناباروري مطرح هستند، در كلينيك ژنتيك با استفاده از جديدترين تكنولوژي هاي تشخيصي، بيماراني كه نياز به بررسي ژنتيكي دارند مورد ارزيابي قرار مي گيرند. يكي از تازه ترين اقدامات، تشخيص اختلالات ژنتيكي قبل از لانه گزيني جنيني (PGD) است كه خوشبختانه در اين كلينيك به راحتي قابل انجام است. ه) آزمايشگاه جنين شناسي: اين مركز داراي پيشرفته ترين تجهيزات انجام لقاح آزمایشگاهی است. در اين آزمايشگاه با همكاري متخصصان جنين شناسي و كارشناسان با تجربه علوم آزمايشگاهي علاوه بر انجام عمل IVF و ميكرواينجكشن امكان انجماد اسپرم و جنين نيز وجود دارد. سيستم انجماد اين آزمايشگاه اين امكان را به زوج هاي نابارور ...
مروری بر علل ناباروری
آشنایی با دستگاه تناسلی دستگاه تناسلی از دو قسمت اصلی ، یکی دستگاه تناسلی خارجی و دیگری تناسلی داخلی تشکیل شده است . دستگاه تناسلی خارجی ، شامل فرج و مهبل است . و دستگاه تناسلی داخلی ، شامل رحم ، لوله های رحمی و تخمدانها است . کار دستگاه تناسلی ، تولید مثل و فراهم آوردن موجبات قاعدگی است . این اعمال تحت تأثیر ترشح موادی از بعضی غدد ، از جمله هیپوفیز و تیروئید و هم چنین تخمدانها انجام می شود . نکات زیر در بررسی ناباروری زنان اهمیت دارند . سن مدت ازدواج مدت نازائی سابقه ازدواج های قبلی سابقه بیماریها در خود و خانواده ، ابتلا به بیماریهای غدد داخلی مانند تیروئید و یا دیابت سابقه سقط وضعیت قاعدگی ( کیفیت و کمیت خون قاعدگی ، درد در موقع قاعدگی ) تعداد مقاربت در هفته نحوه مقاربت وجود نازائی در بستگان . عوامل یاد شده در بالا می توانند در ناباروری زن نقش داشته باشند . « قاعدگی مرتب » نشان دهنده وضعیت سلامت هورمونهای داخلی و بخصوص انجام تخمک گذاری است . این علامت از هر آزمایش گران قیمت دیگری بهتر است . بالا بودن سن بیمار و طول مدت نازائی ، احتمال درمان موفقیت آمیز را کمتر می کند . زیرا پیر شدن دستگاه تولید مثل ، بخصوص تخمدانها ، نقش عمده ای در ناباروری دارد . به علاوه افزایش سن خطر سقط را هم افزایش می دهد . اکثریت سقط های اولیه خودبخودی ، پس از ۳۵ سالگی و به علت اختلال ژنتیکی اتفاق می افتند . بطوری که خطر سقط های خودبخودی در سنین کمتر از ۳۰ ، کمتر از ۱۰ درصد است ، ولی این رقم در سنین بالای ۴۰ ، به ۳۴ درصد می رسد . مطالعات نشان داده است که تخمک های زنان مسن قدرت باروری کمتری دارند و با افزایش سن ، احتمال افزایش بعضی از بیماریها که سبب ناباروری می شوند هم بیشتر است . همچنین احتمال ابتلا دستگاه تناسلی به عفونت های تناسلی و احتمال صدمه خوردن تخمدانها و ولوله های رحمی در زنانی که در محیط شغلی با مواد سمی سروکار دارند ، بیشتر است . سیگار کشیدن روی حاملگی تأثیر سوء دارد و قدرت باروری را هم در زن و هم در مرد کاهش می دهد . خطرات مصرف دخانیات با افزایش سن بیشتر می شود . بین تعداد سیگار مصرفی و نازائی رابطه مستقیم وجود دارد . حشیش سبب مهار هورمونهای تولید مثل می شود و تولید مثل را هم در زن و هم در مرد کاهش می دهد . کافئین – که در قهوه و چای وجود دارد – اثرات سوء روی باروری دارد و مصرف زیاد آن حاملگی را به تعویق می اندازد . زوجها باید بدانند که وقوع حاملگی نیاز به زمان دارد و در هر دوره تخمک گذاری ۳۰ درصد شانس حاملگی وجود دارد . رابطه « مدت زمان مقاربت مکرر » و « شانس وقوع حاملگی » در زوج ها به شرح زیر است : اگر زمان تماس ...
علل ناباروری و روش های درمان
ناباروري را اين طور تعريف كرده اند: ناتواني يك زوج در باردار شدن پس از يك سال رابطه جنسي بدون جلوگيري از بارداري.ناباروري در ده تا پانزده درصد از زوج ها ديده مي شود. علل ناباروري مي تواند مربوط به زن يا مرد يا هر دو باشد. حدود 40% از مشكلات ناباروري مربوط به مردان، 40% مربوط به زنان و حدود10% مربوط به هر دو است. در حدود 10% از زوج ها نيز عامل ناباروري مشخص نيست. به عبارت ديگر در اين زوج ها هر دو نفر با توجه به انجام آزمايش هاي موجود مشكلي ندارند ولي به علل نامشخصي بچه دار نمي شوند.طي دو دهه اخير گام هاي بلندي در رابطه با تشخيص و درمان ناباروري برداشته شده است و حدود 65 درصد از زوج هاي نابارور با استفاده از روش هاي موجود صاحب فرزند شده اند. علل ناباروري در زنان1) اختلال در تخمك گذاري اختلال در تخمك گذاري، علت عمده ناباروري در زنان است. به طوري كه 39% علل ناباروري زنان مربوط به اين مسئله است . بدون عمل تخمك گذاري لقاح انجام نمي شود و بنابراين زن باردار نمي شود . بعضي از زن ها ممكن است تخمك گذاري نكنند و يا به طور نامنظم و كم تخمك گذاري كنند و بنابراين ممكن است يا عادت ماهيانه نداشته باشند و يا عادت ماهيانه آنها كم و نامنظم باشد و حتي بعضي خانم ها با آنكه داراي عادت ماهيانه منظم هستند، داراي اختلال در تخمك گذاري هستند.2) اختلال در لوله هاي رحميدر بعضي زنان، لوله هاي رحمي به طور كامل و يا ناقص بسته است. در نتيجه اسپرم به تخمك نمي رسد. بسته بودن لوله هاي رحمي مي تواند به دليل عفونت، آندومتريوز و يا چسبندگي هايي پس ازعمل جراحي باشد. همچنين ممكن است اين لوله ها پس از يك حاملگي خارج رحمي بسته شوند. در كشورهاي در حال توسعه نسبت به كشورهاي توسه يافته به علت شيوع بيماري هاي عفوني دستگاه توليدمثلي، ميزان اختلال در لوله هاي رحمي بيشتر است. به طور كلي 30% علل ناباروري زن ها مربوط به اختلال در لوله هاي رحمي است .3) آندومتريوزآندومتريوز، حالتي است كه در آن سنگفرش رحم (آندومتر) رشد می کند و از رحم هم فراتر مي رود و لوله هاي رحمي را نيز مي پوشاند و حتي آنها را مي بندد و در عمل تخمك گذاري اختلال به وجودمي آورد. آندومتريوز علت 13% موارد ناباروري است و حدود 70% زنان داراي آندومتريوز، نابارور هستند.4)اختلال درگردن رحم يا رحم ناهنجاري هاي گردن رحم مي تواند سبب ناباروري شود كه از آن جمله مي توان به مشكلات مربوط به ساختمان بدن، عفونت هاي گردن و رحم و يا كيفيت نامناسب ترشحات رحم اشاره كرد. از طرفي تومورهاي بدخيم رحم و يا بعضي جاي زخم هاي موجود در ديواره رحم مسبب ناباروري است.5) مشكلات دستگاه ايمني بدنمشكلات مربوط به دستگاه ايمني بدن و عوامل ...
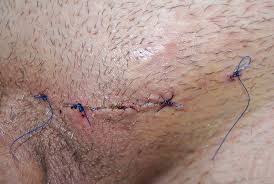
مراقبت های پس از عمل واریکوسل
1- پس از عمل از کی می توان راه رفت؟ حدود چند ساعت پس از عمل می توانید روی تخت بنشینید و پاها را از لبه ی تخت آویزان کنید و سپس با کمک همراه راه بروید. ولی بهتر است تا 48 ساعت اول بعد از عمل فعالیت محدود داشته و فقط در موارد ضروری (مثلا برای رفتن به دستشویی) از جای خود حرکت کنید. 2- رژیم غذایی پس از عمل چیست؟ حدود هشت ساعت پس از عمل می توانید به تدریج از مایعات استفاده کنید. چنانچه از بیهوشی عمومی برای شما استفاده شده است، بهتر است غذاهای معمولی را از روز بعد شروع کنید. 3- پس از عمل چند روز باید بستری بود؟چنانچه مشکل خاصی وجود نداشته باشد، عصر همان روز یا صبح روز بعد از عمل ترخیص خواهید شد. 4- پس از چه مدت می توان به سر کار رفت؟ از یک هفته پس از عمل می توان به فعالیت های عادی بازگشت. طی دو هفته ی اول بعد عمل باید از انجام کارهای سنگین خودداری کرد، ولی پس از آن ورزش و فعالیت سنگین موجب عود واریکوسل نمی شود و بلامانع است. 5- پس از جراحی تا کی باید پانسمان را تعویض کرد؟ پانسمان شما قبل از ترخیص از بیمارستان تعویض خواهد شد. این پانسمان را دو روز بعد از عمل بردارید و اگر ترشحی وجود نداشته باشد پس از آن دیگر نیاز به پانسمان ندارید. 6- چه مدت پس از عمل می توان به حمام رفت؟ در صورتی که محل زخم ترشح نداشته باشد، دو روز بعد از عمل می توان به حمام رفت. 7- بخیه ها کی خارج می شوند؟ بسته به نظر پزشک پس از هفت الی ده روز خارج می شوند. 8- پس از ترخیص چه دارویی نیاز است؟ بسته به نیاز، مسکن و آنتی بیوتیک توسط پزشک تجویز می شود و در صورتی که عمل به علت ناباروری بوده است، داروهای دیگری هم لازم است. 9- آیا جای برش عمل باقی می ماند؟ جای یک برش حدود چهار سانتی متری در محل عمل باقی می ماند که بتدریج کم رنگ می شود. برش در محلی است که اثر آن توسط لباس زیر مخفی می شود و معلوم نیست. 10- آیا عمل واریکوسل در کسی که ناباروری دارد، همیشه موجب بچه دار شدن او می شود؟ اگر عمل واریکوسل در نوجوانی یا ابتدای جوانی انجام شود از اثرات سوء آن بر اسپرم سازی جلوگیری می شود ودر اکثر موارد منجر به ناباروری نخواهد شد. اما در کسی که به مدت طولانی واریکوسل داشته و اکنون بعد از ازدواج با ناباروری مراجعه کرده است، عمل جراحی در 50 درصد از بیماران باعث بهبود آزمایش اسپرم می شود و فقط در حدود 30 درصد موارد منجر به بچه دار شدن خواهد شد؛ آن هم به شرطی که علت ناباروری فقط مربوط به مرد و به علت واریکوسل وی باشد. توصیه های لازم:1. چنانچه به علت ناباروری تحت عمل واریکوسل قرار گرفته اید، باید در فواصل سه ماهه با آزمایش اسپرم به پزشک مراجعه نمائید. بهبود آزمایش حدود سه الی دوازده ماه ...
همه چیز در باره ی بیماری واریکوسل به همراه پاسخ به سوالات رایج بعد از عمل
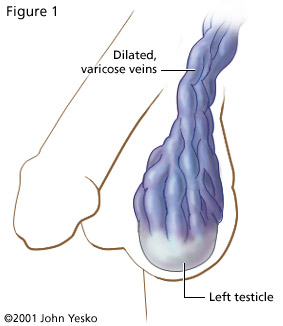
همه چیز در باره ی بیماری واریکوسل به همراه پاسخ به سوالات رایج بعد از عمل خلاصه : بيماری واريکوسل يا واريسی شدن عروق بيضه در 10درصد مردان بالغ مشاهده می گردد و شايعترين عامل ناباروری مردان می باشد و تنها درمان قطعی آن جراحی می باشد. نوع شديد يا درجه 3 آن معافيت دائمی پزشکی از خدمت سربازی خواهد داشت. بيماری واريکوسل چيست ؟ واريکوسل يا واريسی شدن عروق بيضه شايعترين بيماری مردان پس از بلوغ می باشد و 10درصد مردان بالغ به آن مبتلا می باشند. واريکوسل شايعترين عامل ناباروری مردان می باشد. سن شروع بيماری معمولا در زمان بلوغ و يا بلافاصله پس از بلوغ می باشد ولی در سن کمتر يا سن بالا نيز ممکن است ايجاد گردد. عامل ايجاد بيماری واريکوسل چيست ؟ بيماری واريکوسل با واريسی شدن و گشادشدن عروق وريدی (سياهرگهای) بيضه ظاهر می گردد که در دو گروه اوليه و ثانويه تقسيم بندی می گردد. در نوع اوليه، هيچ عامل ايجادکننده مشخصی وجود ندارد، گرچه تئوری اشکال در دريچه های لانه کبوتری وريدهای بيضه، طولانی بودن مسير اين وريدها و احتمال اثر فشاری ساير عروق و احشاء شکمی مطرح می باشد ولی هنوز علت مشخصی برای آن ثابت نشده است. اين نوع عامل عمده واريکوسل است و 90درصد در سمت چپ می باشد. نوع ثانويه که بدنبال وجود عامل مشخص ايجادکننده انسداد در عروق داخل شکم ايجاد مي گردد درصد کمی از واريکوسل ها را شامل میشود و علت ايجادکننده آن غالبا توده های شکمی، بخصوص تومورهای بدخيم می باشد که تشخيص آن مهم و حياتی است. علاوم بيماری واريکوسل چيست ؟ بيمار ممکن است با شکايت بزرگی، يا عدم تقارن بيضه ها، يا درد بيضه، و يا پس از ازدواج، با ناباروری مراجعه کند. ولی شايعترين فرم آن، بدون علامت، و بطور اتفاقی، حين معاينه، متوجه آن می گردند. درمعاينه، بزرگی و تورم عروق بيضه، بخصوص در سمت چپ مشهود است و درحالت ايستاده، و يا افزايش فشار شکمی تشديد می يابد و در حالت خوابيده از بين می رود (درصورتيکه تورم عروق درحالت خوابيده از بين نرفت، بايستی به نوع ثانويه آن شک کرد.) افتراق واريکوسل ازنظر شدت بيماری : بيماری واريکوسل ازنظر شدت به 3 درجه تقسيم بندی می گردد. در نوع درجه 1 اتساع عروق فقط حين فشار شکمی در لمس توسط پزشک قابل لمس، و تشخیص می باشد. در نوع درجه 2 با فشار شکمی، اتساع عروق، قابل مشاهده می گردد. و در نوع درجه 3 حتی بدون فشار شکمی، اتساع عروق، درحالت ايستاده قابل مشاهده می باشد. لازم به ذکر است نوع درجه 3 آن ازنظر قانون خدمت سربازی در ايران معافيت دائم و انواع درجه 1 و 2 معافيت از رزم خواهد داشت. چه بيماری احتياج به درمان دارد ؟ همانگونه که گفته شد 10درصد ...
